Что такое гломерулонефрит хронический? Причины возникновения, диагностику и методы лечения разберем в статье доктора Болгарова О. Г., педиатра со стажем в 11 лет.
Определение болезни. Причины заболевания
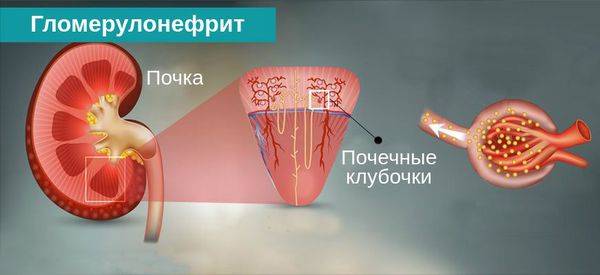
Гломерулонефрит — это двустороннее диффузное иммунное воспалительное заболевание почек, при котором в первую очередь поражаются их клубочки — гломерулы.
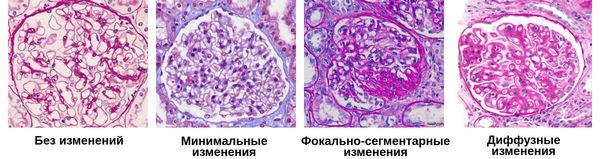
Хронический гломерулонефрит включает в себя группу различных заболеваний почек, отличных по своей причине, морфологической структуре и подходам к лечению, но объединённых первичным поражением гломерулов. [3]
В России заболеваемость хроническим гломерулонефритом достигает 13–50 случаев на 10 000 населения. Данные патологии чаще наблюдаются у мужчин. Они могут развиться в любом возрасте, однако наиболее часто возникают у детей 3–7 лет и взрослых 20–40 лет. [17]
На заболеваемость гломерулонефритом влияют популяционные, климатические и социально-экономические факторы. Так, фокально-сегментарный гломерулосклероз чаще встречается у афроамериканцев, ИГА-нефропатия более распространена на азиатском континенте, инфекционно-зависимые гломерулонефриты — в тропиках и развивающихся странах. [16]
Причины возникновения хронического гломерулонефрита зачастую неизвестны. В развитии части болезней установлена роль бактериальной и вирусой инфекции, в частности вирусов гепатита В и С, ВИЧ-инфекции, вирусов кори и Эпштейна — Барра. По существу, каждая редкая и новая инфекция может вызвать гломерулонефрит. [3] Также на появление хронического гломерулонефрита оказывают влияние лекарственные препараты, опухоли и другие внешние и внутренние факторы. [2]
Симптомы хронического гломерулонефрита
Первые клинические проявления хронического гломерулонефрита могут быть скудными, поэтому зачастую болезнь подкрадывается незаметно. В этом случае заподозрить заболевание можно только по изменению состава мочи: появление в ней белка (протеинурия) и изменение мочевого осадка — появление эритроцитов и лейкоцитов в моче.
Иногда болезнь дебютирует как острый нефрит. В таком случае она проявляется несколькими синдромами:
Сочетание нефротического и нефритического синдрома является наиболее неблагоприятным вариантом.
Помимо данных проявлений для гломерулонефрита характерны следующие симптомы:
Все формы хронического гломерулонефрита способны периодически обостряться, при этом клиническая картина напоминает или полностью повторяет проявления острой формы заболевания. При подостром или быстро прогрессирующем гломерулонефрите функции почек снижаются на 50% меньше чем за три месяца.
Патогенез хронического гломерулонефрита
Инфекционные и другие стимулы способствуют появлению иммунного ответа с формированием и отложением антител и/или иммунных комплексов в клубочках почек (или их образованием сразу в клубочках), а также усилению клеточно-опосредованной иммунной реакции. В ответ на возникающие иммунные нарушения в почечных клубочках развиваются изменения, претерпевающие ряд стадий. Сегодня с достаточной уверенностью можно говорить о конкретных механизмах только некоторых из них.
Начало иммуновоспалительного процесса связано с активацией медиаторов тканевого повреждения, прежде всего с активацией хемотаксических факторов, способствующих миграции лейкоцитов. Одновременно активируются факторы коагуляции (сгущения), в результате чего образуются депозиты фибрина и происходит выброс факторов роста и цитокинов — гормоноподобных веществ, вырабатываемых клетками иммунной системы.
На первых этапах заболевания иммунное воспаление преобладает. Поэтому чем раньше начато иммуносупрессивное лечение, тем лучше прогноз заболевания. При стихании воспалительного процесса на первый план выходят неиммунные механизмы прогрессирования болезни:
При дальнейшем прогрессировании заболевания происходят вторичные изменения: процесс распространяется на другие структуры почки — канальцы и интерстиций (вид соединительной ткани).
Исход воспаления — фиброз и склероз почечной ткани, т. е. потеря почечной функции.
Классификация и стадии развития хронического гломерулонефрита
По причинам возникновения гломерулонефриты делятся на две группы:
По клиническим проявлениям выделяют пять форм заболевания:
По морфологическим изменениям выделяют три хронических гломерулонефритов:
Осложнения хронического гломерулонефрита
Гломерулонефрит может осложниться инфекцией, в том числе связанной с иммунодепрессивной терапией (пиелонефрит, туберкулёз), нарушениями фосфорнокальциевого гомеостаза и остеопорозом. Причиной тому — острый воспалительный процесс или же осложнения иммунносупрессивной терапии.
Осложнения нефротической формы хронического гломерулонефрита:
Нефротический криз возникает внезапно. Его развитие может спровоцировать активная диуретическая терапия. К характерным проявлениям относятся интенсивные боли в животе, перитонитоподобный синдром, повышенная температура тела. В дальнейшем это осложнение может привести к развитию гиповолемического шока и смерти. [15]
Частые осложнения гипертонической форм связаны с гипертрофией миокарда левого желудочка (сердечная астма, отёк лёгких). Также может возникнуть острая сердечная недостаточность. [1]
Диагностика хронического гломерулонефрита
Для диагностики гломерулонефритов прежде нужно исключить целый ряд заболеваний со схожими симптомами:
Лабораторное или визуальное наличие крови в моче требует исключения других урологических проблем, опухолей, феномена сдавления левой почечной вены у детей, наследственных заболеваний почек — болезни тонких мембран, синдрома Альпорта (наследственного нефрита).
Для дифференциальной диагностики с системными заболеваниями необходимо исследовать их маркеры в крови:
При обострении любой формы хронического нефрита скорость оседания эритроцитов увеличивается, а также уровень иммунологических показателей, сиаловых кислот, фибрина и серомукоида в крови. При развитии хронической почечной недостаточности независимо от формы хронического нефрита уровень креатинина и мочевины в крови увеличивается. [1] [11]
Основные аспекты диагностики гломерулонефритов:
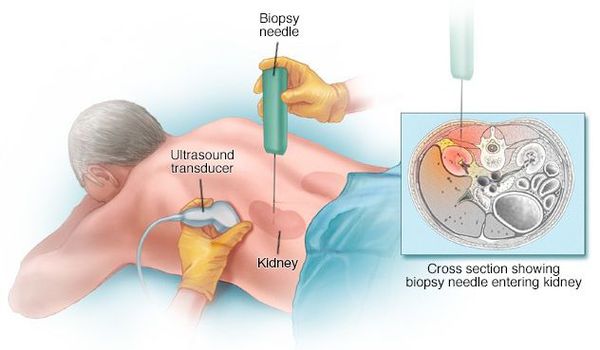
Постановка диагноза многих гломерулярных заболеваний невозможна без пункционной биопсии почки.
Показания к биопсии:
Противопоказания к биопсии:
Биопсию проводит опытный нефролог или хирург в условиях стационара. Сама процедура длится примерно 15-20 минут. Осложнения при биопсии возникают редко, кровотечение возможно всего в 5-10% случаев. [5]
Проведение биопсии почки и верификация морфологического варианта поражения почек показаны даже в тех случаях, когда имеется связь макро- гематурии с ангиной и напрашивается диагноз «острый гломерулонефрит». Исследования показали, что под маской острого «постстрептококкового» гломерулонефрита могут скрываться такие тяжёлые поражения почек, как экстракапиллярный гломерулонефрит, исход и прогноз которого зависят от своевременного начала лечения. [6]
Лечение хронического гломерулонефрита
Лечение хронических гломерулонефритов сводится к трём целям:
Этиотропная терапия проводится только при выявленной причине хронического гломерулонефрита, например, при лептоспирозе, БГСА-инфекции, вирусных гепатитах, ВИЧ-инфекции и других). В подобных случаях применяются антибиотики и противовирусные препараты.
Иммуносупрессивная терапия включает применение следующих лекарств:
Однако ГКС имеют множество побочных эффектов. Поэтому их стараются назначать коротким курсом в больших дозах, постепенно переходя на поддерживающую терапию минимальными дозам.
У пациентов со стероидрезистентным фокально-сегментарным гломерулосклерозом и непереносимостью циклоспорина предлагается применение другого цитостатика — микофенолата мофетила в комбинации с высокими дозами дексаметазона. [2]
Одна из методик лечения резистентных к стандартной терапии форм является пульс-терапия — высокодозное введение лекарств коротким курсом. [12] Такой способ эффективно купирует обострения гломерулонефритов и относительно хорошо переносится пациентами.
Как правило, пульс-терапия проводится с использованием метилпреднизолонома, циклофосфамида или обоих препаратов:
В последние десятилетия для торможения прогрессирования хронического гломерулонефрита применяется нефропротективная стратегия лечения. Так как при стихании иммунно-воспалительного процесса на первый план выходят неиммунные факторы прогрессирования заболевания (прежде всего гемодинамические), а также обменные (гиперлипидемия, дислипидемия, гиперурикемия) и коагуляционные, применяются ингибиторы АПФ и блокаторы рецепторов ангиотензина. Эти препараты восстанавливают системную и внутриклубочковую микроциркуляцию, обладают противовоспалительным и цитопротективным действием (защита клеток от вредных факторов). Они применяются для лечения всех форм гломерулонефритов и замедляют прогрессирование болезни. При некоторых формах латентных и гематурических вариантов заболевания, когда не показано иммуносупрессивное лечение, они являются препаратами выбора.
Плазмаферез (способ очищения крови) применяется для лечения быстро прогрессирующего гломерулонефрита, а также нефритов, протекающих на фоне системных заболеваний.
Гемосорбция и гемодиализ (способы внепочечного очищения крови) относятся к методам заместительной почечной терапии. К ним прибегают во время острого периода почечной недостаточности.
Посиндромная терапия диуретиками, антикоагулянтами, дезагрегантами, антигипертензивными препаратами, статинами, гиперлипидемическими и другими средствами проводится по показаниям. Также уделяется внимание устранению очагов хронической инфекции, лечению кариеса, профилактике вирусных инфекций, на фоне которых чаще всего возникают обострения заболевания.
При лечении нефротического синдрома у детей показана инициальная терапия в течение 4-6 недель, а также приём преднизолона, доза которого со временем снижается до поддерживающей. При благоприятном течении болезни преднизолон постепенно отменяют. В случае выявления стероидзависимости (когда на фоне снижения дозы преднизолона возникает рецидив заболевания) используются алкилирующие препараты — циклофосфамид или хлорамбуцил, а также применяется левамизол, микофенолат мофетил или такролимус.
Прогноз. Профилактика
Течение хронического гломерулонефрита зависит от причины заболевания и морфологической формы. Наиболее неблагоприятным является подострый быстро прогрессирующий вариант.
Без лечения все формы гломерулонефрита заканчиваются хронической почечной недостаточностью, разница заключается лишь в срок её наступления. А осложенения ухудшают и без того тяжёлый прогноз заболевания.
Смерть при гломерулонефрите может наступить в результате развития отёка легких, нефротического синдрома, инсульта, острой почечной недостаточности, гиповолемического шока и венозных тромбозов. Летальность при хроническом гломерулонефрите на III-V стадиях хронической болезни почек связана с сердечно-сосудистыми патологиями. [17]
Всем пациентам с хроническим гломерулонефритом важно помнить о следующих мерах профилактики обострения заболевания:
Гломерулонефрит
Гломерулонефрит (также клубочковый нефрит, сокращённо ГН) двустороннее заболевание почек, которое характеризуется поражением гломерул (клубочков почек). Чаще всего патология возникает в результате нарушения иммунной толерантности, в результате чего организм вырабатывает антитела против собственных клеток. Для постановки диагноза необходимо проведение биопсии почечной ткани, так как клинические и лабораторные данные не дают специфических изменений. Так как в большинстве случаев этиология гломерулонефрита неизвестна, большинство пациентов получают симптоматическую терапию. Наиболее часто для лечения гломерулонефрита используют препараты, подавляющие выработку антител.
Гломерулонефрит – что это?
Гломерулонефрит согласно классификации МКБ 10 соответствует коду N03, относится к классу гломерулярных болезней код мкб 10 N00-N08. Заболевание может протекать в остром или хроническом виде. Первый чаще встречается у детей. Острый гломерулонефрит у взрослых часто сопровождается нарушениями со стороны сердечно-сосудистой системы, усиленной потерей белка с развитием отеков. Пик заболеваемости среди населения приходится на зиму из-за переохлаждения и более частого развития фарингитов. Доминирующие изменения локализуются в клубочках. В результате действия ряда факторов вырабатываются антитела, которые откладываются в гломерулах и выделяют вещества, вызывающие инфильтрацию моноцитами, лейкоцитами, макрофагами. Эти клетки приводят к повышению проницаемости почечного фильтра для веществ, не присутствующих в норме. В конечном итоге на месте инвазии антител образуется соединительная ткань, которая постепенно охватывает весь клубочек, замещает нормальную ткань и вызывает нарушения функций почек. Такие изменения могут поражать некоторые гломерулы (очаговый гломерулонефрит) или их большинство (тотальный).
Неблагоприятный прогноз у пациентов пожилого возраста, больных с сопутствующими заболеваниями сердечно-сосудистой, эндокринной и мочеполовой систем, а также при быстропрогрессирующей форме заболевания.
Причины
Распространенная причина развития данного заболевания в хронической форме — слабо эффективная терапия. Иногда развитию данной патологии способствуют и другие заболевания: фарингит, кариес, гайморит, болезни десен, цистит, гепатит и другие. Очень слабый иммунитет, периодические простудные заболевания, аллергии различного рода, передача по наследству, волчанка, и т.д. — все это тоже служит развитию гломерулонефрита. Часто провоцирующим фактором нефрита является беременность. При обнаружении гломерулонефрита у матери доктора советуют прерывание беременности, так как это опасно для жизни матери и плода.
В большинстве случаев возникновение такой патологии является следствием воздействия на организм пациента бета-гемолитического стрептококка группы А 12-го типа. Также это недомогание может развиваться и в результате скарлатины, ангины, фарингита, а также нескольких других расстройств, которые носят воспалительно-инфекционный характер.
Основные токсичные компоненты, которые могут вызвать развитие такого рода болезни — свинец, алкогольные напитки, ртуть и органические растворители: ацетон, этиловый спирт, бензин и другие. Использование прививок, лекарственных препаратов, сывороток также нередко служит причиной заболевания. При сильном переохлаждении наблюдается нарушение правильного кровообращения в почках и их снабжение кровью соответственно, таким образом возникает прогрессирование воспаления в этой области. Находясь длительное время на морозе и в местах повышенной влажности, появляется риск подхватить не только обыкновенную простуду. Также не исключено, что факторами риска выступает корь, ветряная оспа, или даже ОРВИ.
Классификация гломерулонефрита
Есть несколько классификаций гломерулонефрита. Из того как протекает заболевание, выделяют:
Острый диффузный гломерулонефрит. По типу течения его разделают на два типа:
Хронический гломерулонефрит. Его разделяют на формы:
Симптомы гломерулонефрита у взрослых
Острый гломерулонефрит
Признаки и симптомы хронического гломерулонефрита именно такой формы заболевания очень разнообразны. Могут быть как слабо, так и хорошо выражены. Основными симптомами являются:
Если о себе дали знать какие-либо из этих симптомов, нужно незамедлительно записаться на консультацию к нефрологу и пройти все необходимые обследования.
Родители должны уделить особое внимание детям, переболевшим скарлатиной или ангиной и их общему состоянию. Некоторые из признаков данного заболевания могут проявиться лишь через две-четыре недели после полного выздоровления от прошедшей болезни.
Подострый гломерулонефрит и его симптомы
Такую форму гломерулонефрита считают самой сложной из всех. Во многих случаях она наблюдается лишь у взрослых. Сопровождается это недомогание достаточно сильными изменениями в моче человека (при наблюдении в моче обнаруживаются эритроциты и белок), непрерывающимся высоким артериальным давлением, а также отеками. Подострый гломерулонефрит можно спутать с острым из-за схожести признаков и симптомов. Единственная отличительная черта в таком случае — менее высокая температура тела. И ко всему этому, именно в подобной форме заболевания характерно более быстрое вызывание прогрессирования тех или других осложнений. В данном случае уже через несколько недель у пациента замечается абсолютно полная утрата работоспособности почек. Таким образом, пациенту срочно делают диализ и пересадку почек.
Хронический гломерулонефрит
Такой форме гломерулонефрита типично длительное развитие. Бывает так, что такое заболевание не сопровождается ни одним из всех симптомов, именно поэтому выявить её в своё время не представляется возможным. В этом случае прогрессирование заболевания зачастую никак не вступает в связь ни с одним из воспалительных процессов. Характеризуется такая патология замедленным понижением функционирования почек, а также постепенно повышающимся артериальным давлением.
Долгое отсутствие необходимого клинического лечения недуга неизбежно станет причиной хронической недостаточности почек. При развитии хронической почечной недостаточности замечается значительное ухудшение общего самочувствия человека. Таким образом, без необходимого курса лечения пациенту сулит летальный исход.
Во многих случаях хроническая недостаточность почек способствует прогрессированию уремии. Под уремией подразумевают заболевание, сопровождающиеся собранием в крови значительного количества мочевины и поражением разных систем и органов человеческого организма в результате интоксикации. Преимущественно под поражение попадает головной мозг.
К признакам и симптомам, которые замечаются при уремии, относятся:
Гломерулонефрит: диагностика
Для постановки диагноза хронический гломерулонефрит производится сбор анамнеза по недавно перенесенным инфекционным заболеваниям, клиническим проявлениям недуга на основе биопсии и исследований в лаборатории. В результатах анализа можно наблюдать такие изменения:
Лечение гломерулонефрита у взрослых
Проводить лечение просто необходимо, иначе заболевание приведет к летальному исходу. В Юсуповской клинике врачи с научными званиями, многолетним опытом лечения хронического, острого и подострого гломерулонефрита проводят эффективную терапию на оборудовании высокого качества. Терапия патологий включает в себя:
Лечение режимом. Все люди, болеющие гломерулонефритом в острой форме, подлежат незамедлительной госпитализации и постельном режиму. Госпитализация идёт от около 14 до 30 дней.
Лечение диетотерапией. Рекомендации по питанию при лечении быстропрогрессирующего гломерулонефрита: ограничение соли и пищи с высоким содержанием белка, желательно в рационе должна быть клетчатка и калий.
Симптоматическое лечение. При высоком давлении в артериях (особенно с отеками) небольшими курсами назначаются диуретики или гипотензивные препараты. Народные средства очень хорошо себя зарекомендовали при лечении периферических отеков.
Антибактериальная терапия. Если при развитии заболевания был найден инфекционный компонент, тогда назначаются антибиотики для лечения гломерулонефрита. Зачастую это недавняя ангина до её острой фазы, или иное заболевание, где заразителем выступает Бета-гемолитический стрептококк. Чаще используют ампициллин, оксациллин, пенициллин по двести пятьдесят тысяч или пятьсот тысяч единиц четырежды в течении суток внутримышечно.
Иммунодепрессивное лечение. Важнейшее звено патогенеза острого гломерулонефрита — разрушительное влияние на почечные клубочки антител организма. Депрессанты входят во многие схемы лечения. Если вынесен диагноз быстропрогрессирующего гломерулонефрита — в дело вступает известная схема пульс-терапии. В данном случае человеку, предпочтительно в вены капельным путем, вводятся сверхдозы препарата несколько суток, после доза препарата снижается до нормального уровня. Предпочтительно используют цитостатики и глюкокортикоидные лекарственные средства. Иммуносупрессивная терапия необходима при прогрессирующих и высоко активных нефритах. Глюкокортикоиды более селективны, они обеспечивают снижение воспалительной реакции в почках и выработку антител. Цитостатики неизбирательно блокируют размножение клеток, вызывают их гибель и обладают большим спектром побочных действий. При скрытой форме заболевания с протеинурией производится симптоматическое лечение, направленное на восстановление нормальных величин артериального давления.
Особенности лечения при хроническом гломерулонефрите
Особенности лечения при хроническом гломерулонефрите оглашаются исходя из клинической формы недуга, скоростью развития патологии и присутствием осложнений. Рекомендуется соблюдение постельного режима, исключение усталости, сонливости, чувства холода, и возможных профессиональных травм (связанных с работой). В момент лечения от хронического гломерулонефрита необходима также ремиссия имеющихся инфекций в хронический вид.
Лечение медикаментами гломерулонефрита в хронической форме проводится из иммуносупрессивного лечения, глюкокортикостероидами, цитостатиками, НПВС. Симптоматическая терапия включает в себя употребление диуретиков для уменьшения выраженности отеков и гипотензивных препаратов при повышенном артериальном давлении.
Особенности лечения при остром гломерулонефрите
Лечение острого гломерулонефрита выполняется в урологическом стационаре, важно соблюдение строгого постельного режима. Включает в себя диетическое питание с сокращением употребления животных белков, воды, назначением «сахарного» и разгрузочного дня. Проводится суровый учёт количества употребляемой воды и количества диуреза.
Главное лечение острого гломерулонефрита составляет применение стероидных гормонов — преднизолона, дексаметазона длительностью до пяти, шести недель. При четких отеках и артериальном давлении одновременно назначаются диуретические и гипотензивные препараты. Лечение антибиотиками выполняется при имеющихся признаках инфекции (тонзиллит, пневмония, эндокардит и другие).
При недостаточности почек в острой форме возможно назначение антикоагулянтов, осуществление гемодиализа. Курс стационарной терапии острого гломерулонефрита около 30-45 дней, затем больного выписывают и ставят на учёт у нефролога.
Осложнения и прогноз гломерулонефрита
Лечение гломерулонефрита в Москве
Лечение гломерулонефрита в Москве в Юсуповской больнице подразумевает профессиональную диагностику патологии, выявление причин и лечение в стационаре на высококачественном оборудовании с соблюдением всех стандартов. Лечение острого, быстропрогрессирующего и хронического гломерулонефрита в Москве — это наша профессиональная область деятельности, в которой врачи с высокой квалификацией, эксперты. Наши специалисты занимаются научной деятельностью, ищут индивидуальный подход к каждому пациенту для полного излечения без шансов на прогрессию патологии и возникновение новых инфекционных болезней. В Юсуповской больнице есть все для быстрого и точного установления диагноза, оказания неотложной помощи в экстренных ситуация и комфортного пребывания в процессе терапии. Цены на лечение узнать можно на сайте клиники.
Тубулоинтерстициальный нефрит — что это такое, симптомы и лечение
Особенности функционирования почек
Жизнедеятельность организма — совокупность очень разных процессов. Как правило, каждый из них приводит к образованию какого-либо вещества, которое уже выполнило свою роль. Подобные химические соединения должны покинуть организм. Сортировкой полезных и вредных продуктов обмена веществ занимаются почки.
Очистка крови происходит круглосуточно. Фильтрация через мембрану с микроскопическими отверстиями осуществляется в клубочках почек. Через фильтр проходит вся жидкая часть крови, за исключением клеток — эритроцитов, лейкоцитов, тромбоцитов. Разделение полезных и вредных веществ происходит в канальцах почек — длинных извитых тонких трубках. На выходе из этой системы получается конечный продукт, содержащий только ненужные организму химические соединения.

Клубочек — составная часть структурной единицы почки нефрона
Гломерулонефрит — заболевание почек, при котором происходит повреждение и воспаление тонкого почечного фильтра вследствие различных причин. Патология распространена среди людей любого возраста, однако мужчины страдают недугом чаще, чем женщины.
Основные виды
Существует несколько разновидностей этого заболевания
Существует несколько разновидностей этого заболевания. Так, по способу течения недуг делится на следующие виды:
Нефрит может быть односторонним, когда поражена только одна какая-то почка, или двусторонним, если заболевание коснулось одновременно обоих почечных органов. Кроме этого, нефрит может быть очаговым и диффузным.
На этом классификация нефритов не завершается, поскольку специалисты выделяют несколько разновидностей такой патологии. В частности нефриты подразделяют на:
Гламированный нефрит, носящий название гломерулонефрита, приводит к серьезному поражению почечных клубочков. Это заболевание относится к имунновоспалительной природе. Причиной его появления является стрептококк, относящийся к группе А, свойственный ангине.
Гломерулонефрит может иметь острую, подострую и хронические формы. Определить его можно по характерным симптомам.
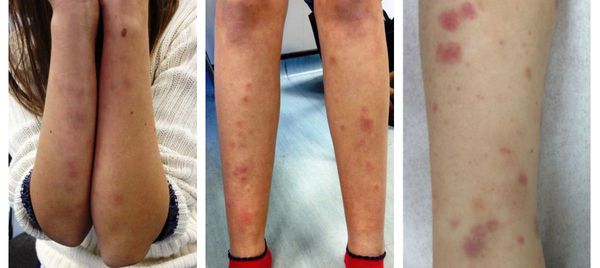
В моче не просто присутствует кровь, а она принимает внешний вид, в большой степени похожий на «мясные помои».
Появляются сильные отеки на веках сразу после пробуждения, а при запущенных формах отечность распространяется и на другие части тела.
Повышение артериального давления влечет за собой снижение остроты зрения, вызывает головные и сердечные боли. Первые этапы патологии сопровождаются олигурией.
В настоящее время специалисты выделяют несколько видов данного заболевания, каждый из которых отличается своими причинами и симптомами.
Классификация
Гломерулонефрит подразделяется на несколько основных вариантов:
Подострый гломерулонефрит под микроскопом имеет характерную картину в виде полулуний
Мембранопролиферативный гломерулонефрит — один из видов заболевания
Стрептококк — частая причина гломерулонефрита
Профилактика и прогноз на выздоровление
Чтобы исключить осложнения гломерулонефрита, следует придерживаться следующих рекомендаций:
Для предотвращения болезни нужно обязательно избавиться от вредных привычек — исключить алкоголь, курение и уж тем более наркотики. Прогнозы развития болезни зависят в первую очередь от степени повреждений почек. Шансы на выздоровление увеличиваются в том случае, если больной своевременно обратился за помощью, и выполняет все рекомендации врача.
Причины и факторы развития
Гломерулонефрит — процесс сложный. Почечный фильтр — очень чувствительная структура, которая легко повреждается различными воздействиями. Воспаление клубочков почек по своей сути является проявлением аллергии. Последняя представляет собой резко изменённую реакцию организма на различные раздражители.
В основе аллергической реакции лежит деятельность иммунной системы — главного защитника организма от всех чужеродных объектов. Однако делить всех на своих и чужих — задача чрезвычайно сложная. Чужеродные объекты маскируются под нормальные ткани, а последние могут быть схожими с инородными вредными субстанциями.
Сосуды клубочков повреждаются под действием иммунных механизмов
Иммунитет имеет в своём арсенале два способа борьбы: прямое гибельное влияние на инородные структуры и опосредованное через выработку белыми клетками крови специальных веществ белковой природы — антител. Чаще всего подобный процесс происходит в ответ на проникновение в организм инфекционных агентов:
Малярия может стать причиной гломерулонефрита
Аллергеном при определённом условии могут стать лекарства:
Кроме того, воспаление почечных клубочков может протекать на фоне другого типично аллергического заболевания — бронхиальной астмы. Отдельным случаем является гломерулонефрит, причина которого кроется в образовании тромбов в крупных сосудах, питающих почку.
Беременность — особое состояние, на фоне которого также может развиться гломерулонефрит. В период вынашивания ребёнка снижена способность организма женщины бороться с инфекциями, которые приводят к воспалительному процессу в почечных клубочках.
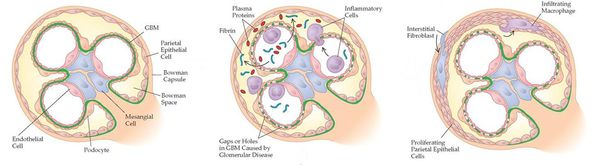
Почечный фильтр может повреждаться как непосредственно клетками иммунной системы — лейкоцитами, так и антителами. В результате процесса в нём образуются громадные дыры, через которые в канальцы почек просачивается не только жидкая часть крови, но и более крупные структуры — клетки, в том числе эритроциты, и белки плазмы.
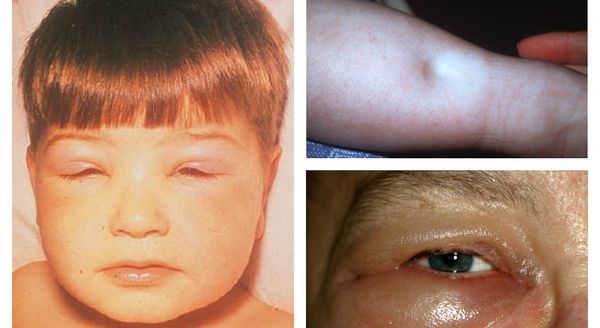
Последние ежедневно в количестве около двух граммов производятся в печени. Отсутствие в крови этих белков неизбежно приведёт к тому, что вся вода из сосудистого русла окажется в тканях и вызовет массивные отёки лица, туловища и конечностей. Это состояние носит название нефротического синдрома. Если в дыры просачиваются только клетки крови, отёки, как правило, не развиваются. Подобный процесс называется гематурией.
К потере белка и эритроцитов приводит повреждение почечного фильтра
Воспаление клубочков приводит к тому, что почка активно выделяет в кровь специальные вещества, повышающие артериальное давление. Гипертония при гломерулонефрите непосредственно связана с заболеванием и наблюдается в любом возрасте.
Клинические аспекты гломерулонефрита — видео
Прогнозы лечения и возможные осложнения острого гломерулонефрита
Любое заболевание почек характеризуется длительностью течения и сложным, многоступенчатым подходом к терапии. Время лечения острого гломерулонефрита составляет от четырёх недель до одного года. Функции почек полностью восстанавливаются в течение двух лет. На длительность реабилитационного периода также влияет возраст, пол, вес больного, наличие у него хронических патологий нервной, эндокринной, костно-мышечной и пищеварительной системы.
Люди, страдающие от сахарного диабета, гораздо тяжелее переносят острый гломерулонефрит, а также медленнее восстанавливаются. Это связано с тем, что при избыточном накоплении глюкозы в крови дополнительно поражаются сосуды и почечные клубочки, в результате чего нагрузка на почки только возрастает.
Образ жизни пациента и соблюдение врачебных рекомендаций также оказывают немалое влияние на течение заболевания и развитие осложнений. Автору статьи довелось участвовать в лечении одного больного, который после перенесённой ангины начал жаловаться на проблемы с почками и с мочеиспусканием. Мужчине провели все необходимые исследования, в результате чего был поставлен диагноз острого гломерулонефрита. Ему назначили специальную диету с пониженным содержанием соли, а также приём определённых лекарственных средств. Однако пациент придерживался рекомендованного питания и пил таблетки только в условиях стационара: сразу же после выписки он вернулся к привычному ритму жизни и поехал отдыхать на озеро. От купания в холодной воде у больного развилось серьёзное обострение в виде почечной недостаточности. Пострадавший был доставлен в отделение реанимации и интенсивной терапии, где врачи в течение двух дней боролись за его жизнь. После проведённого лечения удалось стабилизировать его состояние, но мужчина и по сегодняшний день нуждается в постоянном проведении гемодиализа — процедуры искусственного очищения крови путём фильтрации через специальный аппарат.
Какие осложнения могут возникнуть у пациентов после перенесённого острого гломерулонефрита:
При нефросклерозе почки деформируются и уменьшаются в размерах
Клиническая картина
Симптомы гломерулонефрита отличаются в зависимости от формы заболевания.
Беременность — большая нагрузка на весь организм женщины, особенно кровеносную и мочевыделительную систему. Развитие острого гломерулонефрита или обострение заболевания в период вынашивания ребёнка сопровождается более выраженными симптомами, что может навредить здоровью матери и малыша.
Симптомы различных форм гломерулонефрита — таблица
| Форма заболевания | Острый гломерулонефрит с нефротическим синдромом | Острый гломерулонефрит с нефритическим синдромом | Хронический гломерулонефрит | ||||
| Признак | Гематурическая форма | Нефротическая форма | Гипертоническая форма | Смешанная форма | Латентная форма | ||
| Головные боли | слабо выражены | характерны | не характерны | не характерны | характерны | характерны | не характерны |
| Отёки | выражены | не характерны | не характерны | характерны | не характерны | характерны | не характерны |
| Красный оттенок мочи | характерен | характерен | характерен | не характерен | не характерен | характерен | не характерен |
| Повышение артериального давления | слабо выражено | характерно | не характерно | не характерно | характерно | характерно | не характерно |
| Боли в пояснице | характерны | характерны | не характерны | не характерны | не характерны | не характерно | не характерны |
Кто в зоне риска гломерулонефрита?
Этиология гломерулонефрита
Больше всего рискуют заболеть дети в возрасте 4-8 лет.
Острой форме гломерулонефрита почек обычно больше подвержены дети в возрасте от 4 до 8 лет, а также взрослые люди в возрасте 19—45 лет. У мужчин гламированный нефрит встречается почти в 2 раза чаще, чем у женщин. Хроническая форма болезни диагностируется у каждых 4—8 людей на 100 тыс. всего населения и встречается в 3 раза чаще, чем острая.
Какие причины влияют на развитие болезни?
Медицине известно следующие факторы риска, провоцирующие развитие болезни:
Методы диагностики
Диагностика различных вариантов гломерулонефрита проводится под руководством специалиста-нефролога. Установить верный диагноз врачу помогут следующие исследования:
При гломерулонефрите количество эритроцитов в крови уменьшается
При гломерулонефрите в осадке мочи в большом количестве содержатся эритроциты
Биопсия почки — способ установить конкретный вариант гломерулонефрита
Дифференциальная диагностика
Дифференциальная диагностика гломерулонефрита проводится со следующими заболеваниями:
Пиелонефрит — инфекционное воспаление чашек и лоханок почек
Признаки пиелонефрита и гломерулонефрита — сравнительная таблица
| Признак | Гломерулонефрит | Пиелонефрит |
| Лихорадка | характерна в начале заболевания или обострения хронической формы | длительная при острой фазе или обострении |
| Бледность кожи | характерна при любом течении процесса | не характерна |
| Общая слабость | выражена | чрезвычайно выражена |
| Болезненное мочеиспускание (дизурия) | не характерно | характерно при острой фазе и обострении |
| Потеря аппетита | не характерна | характерна при острой фазе и обострении |
| Боль в пояснице | не выражена | выражена при острой фазе и обострении |
| Моча красного оттенка | характерна в острую фазу и при обострении | не характерна |
| Мутная моча | не характерна | характерна в острую фазу и при обострении |
| Отёки | характерны в острую фазу и при обострении | не характерны |
| Повышение артериального давления | характерно для всех периодов заболевания | не характерно |
| Уменьшение количества эритроцитов в крови (анемия) | характерно | не характерно |
| Уменьшение количества белков жидкой части крови | характерно | не характерно |
| Увеличение уровня мочевины и креатинина в крови | возможно | не характерно |
| Эритроциты в моче | большое количество | незначительное количество или отсутствуют |
| Лейкоциты в моче | незначительное количество | большое количество |
| Цилиндры (слепки почечных канальцев) в моче | гиалиновые и зернистые | бактериальные |
| Бактерии в моче | отсутствуют | большое количество |
| Белок в моче | большое количество | незначительное количество |
| Соли в моче | соли мочевой и щавелевой кислоты | соли щавелевой кислоты |
| Антитела против стрептококка | присутствуют | не характерны |
| Расширение чашек и лоханок при ультразвуковом исследовании | не характерно | чрезвычайно характерно |
Диагностика гломерулонефрита
Подозрение на острый гломерулонефрит вызывает триада симптомов: отеки, гематурия, артериальная гипертензия. При латентной форме течения болезни показаниями к дальнейшей диагностике является данные анамнеза предыдущего заболевания и определение антистрептококковых антител и их концентрации в сыворотке крови.
Назначается рентгенконтрасное исследование и ряд лабораторных анализов, что бы исключить наличие других почечных заболеваний. Так дифференциальная диагностика гломерулонефрита должна исключить обострения нефритов, в том числе наследственной формы, туберкулёза почек, нефролитиаза. Диагностика гломерулонефрита включает также данные ранее перенесенных заболеваний, длительное наблюдение за состоянием пациента, консультации окулиста. При гломерулонефрите происходят изменения глазного дна. При крайне бурном течении болезни проводят исследование тканей – биотапта почки.
При лабораторных исследованиях мочи наличие гематурии или цилиндрурии является подтверждением диагноза. В первые дни течения болезни в анализе мочи обнаруживаются лимфоциты. Они являются отражением иммунного процесса в клубочках почек.
Анализ крови выявляет нейрофильный лейкоцитоз, анемию, увеличение СОЭ. Данные показывают сниженную клубочковую фильтрацию, увеличение азотистых шлаков в крови. Обнаруживаются нарушения системы свертываемости крови. Это чаще всего представлено продуктами деградации фибрина, а также фибриногена в сыворотке крови и моче.
Методы лечения
Лечение гломерулонефрита, как правило, комплексное. Терапия проводится под контролем специалиста-нефролога. При выраженных симптомах болезни может потребоваться госпитализация в профильное отделение стационара.
Лекарственная терапия
Препараты — важная часть лечения гломерулонефрита. С их помощью удаётся добиться исчезновения большинства признаков болезни. Для лечения заболевания используются медикаментозные средства с различными механизмами действия:
Препараты для лечения гломерулонефрита — таблица
Препараты для лечения гломерулонефрита — фотогалерея
Трентал улучшает текучесть крови в клубочках
Фуросемид оказывает мочегонный эффект
Канефрон — растительный уроантисептик
Эндоксан — цитостатический препарат, подавляет агрессию иммунной системы
Преднизолон эффективно препятствует воспалению клубочков
Хирургическое лечение
Хирургическое лечение гломерулонефрита как такового не проводится. Вмешательство необходимо в случае осложнений и сопутствующих состояний:
Гнойник — повод обеспечить отток воспалительному содержимому (дренировать). При мочекаменной болезни в зависимости от размера камней используется дробление или удаление через разрез в поясничной области.
Физиотерапия
Физиолечение — действенный метод ликвидации воспаления в почках. Используются следующие методики:
Пиявки выделяют в кровь вещества, улучшающие её текучие свойства
Диета
Диета — важная составляющая комплексного лечения гломерулонефрита. По рекомендации врача необходимо до минимума сократить употребление жидкости и соли. Питание должно быть дробным, из способов термической обработки следует выбирать варку и запекание. Продукты, запрещённые к употреблению:
Продукты, рекомендованные к употреблению при гломерулонефрите:
Народное лечение
С разрешения врача в терапии гломерулонефрита могут быть использованы некоторые средства из арсенала народной медицины.
Средства народной медицины в лечении воспаления клубочков — таблица
Растения в терапии гломерулонефрита — фотогалерея
Плоды шиповника содержат много витамина С
Эрва шерстистая используется при гломерулонефрите
Брусника оказывает противовоспалительное действие
Клюква содержит много витаминов
Лечение заболевания
Важной составляющей терапии болезни являются медикаменты.
Успешное лечение заключается в сочетании режима дня, питания ну и, конечно же, эффективной медикаментозной терапии. Схема лечения и профилактика зависит в первую очередь от формы заболевания (острой или хронической) и других жалоб пациента. Более того, отдельные морфологические виды патологии имеют характерную специфику, которая влияет на лечебную программу.
При соблюдении предписаний врача, в которые входит режим, питание и медикаментозная терапия, вылечить острую форму болезни возможно и жизнь человека вернется в привычное русло.
Какие требуются препараты?
Врач учитывает патогенез болезни, а также общие жалобы больного, чтобы назначить адекватные методы лечения гломерулонефрита. Лечиться без врачебной помощи не удастся в любом случае и вдобавок осложнения повлекут угрозу для жизни человека. При лечении назначают список препаратов:
Питание во время болезни
Рыбу в отварном виде больной может есть, если в моче не выявлен белок.
Питание при гломерулонефрите обязательно должно согласовываться с врачом. Из рациона сразу же исключают жареные продукты с высоким содержанием холестерина. Основной способ приготовления продуктов при почечных проблемах — паровая, тушеная и варенная пища. Если в анализах больного не обнаружены следы белка, то допускается блюда из круп, рыба, а также постные супы без соли. Не стоит исключать из рациона молочную продукцию, киселя из натуральных компонентов, свежие овощи и фрукты.
Режимные моменты
При диагностировании у больного острого гломерулонефрита или обострения хронической формы, необходима немедленная госпитализация в медицинское учреждение. Соблюдение постельного режима является обязательной частью лечения, начинающегося с устранения отечностей и нормализации уровня давления. Длительность постельного режима зависит от наличия осложнений, если у больного они не наблюдаются, то период пребывания составляет 2—4 недели. После выписки из больницы людям, которые прошли курс лечения от гломерулонефрита, противопоказан тяжелый физический труд, а также работа в условиях пониженных или повышенных температурных показателей.
Народные методы: насколько результативны?
В народе известно множество различных методов, которые помогли с гломерулонефритом, в том числе и фитотерапия. Лечение гломерулонефрита народными средствами не должно быть в ущерб здоровью, поэтому перед использованием на себе любого отвара необходимо известить врача. Лечение народными средствами включает множество рецептов, один из самых действующих — отвар из кукурузных рылец. Для приготовления лечебного отвара соблюдают последовательность:
Для лечения такого заболевания целители рекомендуют отвар кукурузных рылец.
Лечение травами намного безопаснее, чем принимать некоторые таблетки, однако, эффект появляется лишь спустя некоторый промежуток времени.
Осложнения и прогноз
Прогноз лечения гломерулонефрита чрезвычайно индивидуален, зависит от выраженности симптомов, функции почек, скорости потери белка и эритроцитов с мочой, а также конкретного варианта заболевания. Наиболее благоприятным течением отличается острый постстрептококковый гломерулонефрит. Подострый всегда приводит к крайне негативному исходу. Хроническое воспаление в клубочках может течь годами, наиболее благоприятна из всех видов гематурическая форма. Гломерулонефрит, развившийся как составная часть системных аутоиммунных болезней, протекает длительно и может стать причиной летального исхода. Возможность вынашивания и рождения ребёнка на фоне заболевания стоит обсудить с лечащим врачом. В тяжёлых случаях развиваются следующие осложнения:
Хроническая почечная недостаточность затрагивает весь организм
Гломерулонефрит — серьёзное заболевание, в тяжёлых случаях приводящее к инвалидности. Годность к военной службе определяет специальная комиссия согласно Расписанию болезней после стационарного обследования. При особо тяжёлом течении патологии врач может выставить ограничения к занятиям определёнными видами труда и спорта. Возможность посещения бани и сауны стоит обсудить со специалистом.
Редкая форма гломерулонефрита
Гематурическая форма гломерулонефрита диагностируется исключительно на основе лабораторных анализов мочи пациента, которые показывают наличие крови в пробной порции.
Этот фактор называется гематурией, и статистически регистрируется у пяти процентов урологических больных.
Гематурический гломерулонефрит имеет острую и хроническую рецидивирующую форму
, которая протекает латентно (незаметно) и периодично.
На этапе ремиссии анализ проб мочи может не иметь значимых отклонений от нормы и свидетельствует об отсутствии болезни. Обострение нефрита сопровождается болью в поясничном отделе спины, повышением температуры тела и, соответственно, показателями медицинских анализов.
Причинами острого гематурического гломерулонефрита являются факторы риска, идентичные другим формам этой урологической патологии. Пациенты, страдающие хроническим гематурическим нефритом, обязаны регулярно проходить лабораторное обследование проб мочи и крови. Целью такого профилактического вмешательства могут быть выявление наличия крови и белка в моче и реакций иммунитета на возможный воспалительный процесс в организме.
На начальной стадии клиническая картина может быть типичной, как и при других заболеваниях инфекционного и воспалительного характера – артериальная гипертония, снижение объема выделившейся мочи,
отечность, жажда и сердечная недостаточность
.
Показательным симптомом является высокая температура тела (до 38-39 градусов) в острой фазе болезни.
Опытные нефрологи назначают комплексное лечение по схеме, в состав которой включаются как фармакологические препараты, так и симптоматические средства нетрадиционной медицины. Такой профессиональный подход позволяет избежать осложнений гломерулонефрита и достигнуть полного выздоровления или продолжительной ремиссии.
Лечение
Пока гломерулонефрит не перешёл в хроническую форму, болезнь можно полностью вылечить. Лечение проводится только в условиях стационара. Больной должен соблюдать постельный режим и придерживаться особого диетического питания.
Обязательно назначается курс антибактериальной терапии. При этом используют Ампиокс, Эритромицин, препараты пенициллиновой группы. Для поддержания иммунной системы назначаются лекарства на гормональной и негормональной основе – Циклофосфамид, Преднизолон, Имуран.
Дополнительно могут использоваться противовоспалительные препараты. Также проводится симптоматическое лечение для снижения давления и уменьшения застоя мочи. После выздоровления больной находится на диспансерном учёте на протяжении двух лет. Показано санаторно-курортное оздоровление.
Важно: при обострении хронического гломерулонефрита проводится аналогичное лечение, а терапия в стадии ремиссии носит поддерживающий характер.
Симптоматическая терапия
Симптоматическое лечение подбирается в зависимости от проявлений болезни, её формы и продолжительности. Так, при наличии у пациента артериальной гипертензии и отёчности прописывают мочегонные лекарственные средства. Обычно их назначают несколькими непродолжительными курсами. Также в качестве поддерживающей терапии назначаются:
Антибактериальная терапия
Важно: для лечения быстроразвивающегося клубочкового нефрита используют Интерферон.
Иммунодепрессивная терапия
Если разрушение почечных клубочков обусловлено деятельностью собственной иммунной системы человека, то для лечения нужна иммунодепрессивная терапия. При этой форме недуга иммунная система человека воспринимает клетки почек, как чужеродный элемент, и вырабатывает антитела для их разрушения. Целью данной терапии является угнетение чрезмерно активного действия иммунной системы человека.
Для подобного лечения используют кортикостероиды и цитостатики: Курантил, Преднизолон, Хлорамбуцил, Циклофосфамид. Дозировка препаратов подбирается врачом индивидуально, исходя из состояния пациента, особенностей заболевания и веса. Первые семь дней проводят внутривенную капельную терапию, используя ударные дозы препаратов. После этого дозировку лечебных веществ понемногу снижают.
Режим и диета
Больной обязательно должен соблюдать постельный режим, поскольку так он может обеспечить необходимое тепло поражённому органу. Это будет способствовать улучшению кровообращения, активизации работы почечной системы и скорейшему выздоровлению.
Время лечения в стационаре зависит от состояния больного и составляет 14-21 день. Если за это время острые проявления заболевания не исчезли, то лечение может быть продолжено. После выздоровления человек должен ограничивать себя в физических нагрузках, использовать поддерживающую терапию, а также избегать переохлаждения.
В комплексном лечении гломерулонефрита обязательно используется диетическое питание. В ежедневном рационе необходимо уменьшить количество соли или полностью исключить её. Количество белка строго ограничено и рассчитывается, исходя из веса больного (1 г на килограмм веса). На время лечения нужно отказаться от жареной, острой, пряной и солёной пищи. Это поможет снизить отёчность, нормализовать АД, поддерживать концентрацию белка и креатинина в норме.
Совет: полезно есть продукты богатые клетчаткой (овощи и фрукты), а также пищу богатую калием.
Проявления патологии
Симптомы хронического гломерулонефрита зависят от формы, в которой протекает патология. Выделяют две основные стадии недуга: компенсации и декомпенсации. На первой стадии внешние признаки практически отсутствуют. Могут наблюдаться незначительные непостоянные отёки и небольшое повышение артериального давления.
При хроническом гломерулонефрите в почках медленно происходят воспалительно-деструктивные изменения, что обусловливает прогрессирование симптоматики
В стадии декомпенсации происходит прогрессирующее нарушение почечных функций — развивается их недостаточность. Из-за накопления в крови азотистых шлаков больной испытывает:
Нарушения электролитного баланса и гормонального равновесия приводят к хроническим отёкам и стойкому повышению артериального давления (АД). Неспособность почек концентрировать мочу проявляется полиурией — повышением суточного количества выделяемой мочи.
Этот признак сопровождается:
Итогом фазы декомпенсации становится вторично-сморщенная почка. Развивается азотемическая уремия, когда почки полностью теряют способность поддерживать нормальный состав крови. Тяжёлая интоксикация может привести к уремической коме.
При хроническом гломерулонефрите характерным признаком являются отёки
Таблица: симптоматика хронического гломерулонефрита в зависимости от клинической формы
| Форма | Проявления |
| Латентная | Характеризуется мочевым синдромом: нарушениями мочеиспускания и изменениями мочи, которые выявляются лабораторно. Такая форма протекает часто совсем без отёков и повышения давления. Прогрессирует медленно, стадия декомпенсации наступает поздно. |
| Гематурическая | Ведущий симптом — гематурия (кровь в моче), при этом микрогематурия отмечается постоянно, периодически наблюдается макрогематурия (сгустки крови в моче, видимые невооружённым глазом). Характерна анемия. Клиническое течение этой формы относительно благоприятное, уремия развивается в редких случаях. |
| Гипертензионная | Главное проявление — стойкая выраженная гипертензия (до 180/100–200/120 мм рт. ст.). У больных наблюдаются гипертрофия левого желудочка, левожелудочковая недостаточность, нейроретинит (изменения глазного дна и сетчатки). Форма отличается неуклонным прогрессированием и развитием почечной недостаточности. |
| Нефротическая | Проявляется выраженной протеинурией (выделением белка с мочой), стойкими обширными отёками, водянкой полостей организма (гидроперикардитом, асцитом, плевритом). Больной страдает от жажды, одышки, тахикардии. Характерны гиперлидемия (повышенное содержанием холестерина в крови), гипопротеинемия (снижение белковых фракций в крови). |
| Смешанная | Наиболее тяжёлая форма патологии. У больного наблюдается гематурия, выраженные отёки, повышение давления, лабораторно выявляется массивная протеинурия. Исход часто неблагоприятный — быстро развивается почечная недостаточность и уремия. |
Признаки обострения
Любая форма хронического воспаления клубочков может протекать с периодическими обострениями. Чаще всего такие эпизоды наблюдаются весной или осенью и обычно возникают через 2–3 дня после перенесённой инфекции (вирусной или стрептококковой).
Одним из характерных признаков гломерулонефрита, особенно при обострении, является моча цвета мясных помоев
Проявления в стадии обострения:
Видео: что происходит при гломерулонефрите
Лечение
Если гломерулонефрит не перешел в хроническую форму, то практически во всех случаях гарантировано полное излечение. Лечение заболевания проводится только в стационаре. Необходимо соблюдение постельного режима и диеты.
Сначала осуществляется антибактериальная терапия. Далее могут назначаться иммуномодуляторы, противовоспалительные средства и препараты для снятия симптомов.
После выздоровления пациент состоит на диспансерном учете в течении двух лет. Рекомендуется санаторно курортное лечение.
Симптомы
Лечение данного заболевания назначается исключительно после его диагностики по клиническим, биохимическим и функциональным показателям. В зависимости от характера почечных нарушений комплекс симптомов может несколько варьироваться. Именно поэтому так важно своевременно обратиться за консультацией к специалисту, который впоследствии и назначит терапию.
Патология почек, как правило, сопровождается следующими клиническими признаками:
Несколько иные клинические признаки имеет хронический нефрит почек. Симптомы в данном случае не имеют яркой выраженности. Более того, к ним могут присоединиться признаки почечной недостаточности (уремия, тошнота и рвота, тремор конечностей, вялость, бледность кожных покровов).
Симптомы острого диффузного гломерулонефрита появляются спустя одну-три недели после инфекционного заболевания, обычно вызванного стрептококками (ангина, пиодермия, тонзиллит). Для острого гломерулонефрита характерны три основные группы симптомов:
На 2-3 день после приема вышеперечисленных препаратов появляются:
Диагностика
Прежде чем проводить исследования, врачу необходимо провести опрос пациента, для изучения факторов, которые могли бы стать причиной заболевания. Далее проводятся следующие исследования:
Диагностика
Для диагностики недуга обычно проводят опрос пациента, чтобы уточнить факторы, которые могли спровоцировать заболевание. Также нужны следующие лабораторные и инструментальные исследования:
Причины
Основными причинами развития гломерулонефрита считают другие заболевания и инфекции
Основными причинами развития гломерулонефрита считают другие заболевания и инфекции. Особую роль в формировании этого недуга играет стрептококк. Именно после стрептококковой ангины, пневмонии, скарлатины, стрептодермии чаще всего диагностируется данная форма нефрита.
Также недуг могут вызывать такие перенесённые заболевания, как грипп, герпетическая вирусная инфекция, брюшной тиф, туберкулёз, краснуха, аутоиммунные болезни. Факторами риска для развития данного недуга считаются: