Что такое наджелудочковая экстрасистолия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Колесниченко Ирины Вячеславовны, кардиолога со стажем в 24 года.
Определение болезни. Причины заболевания
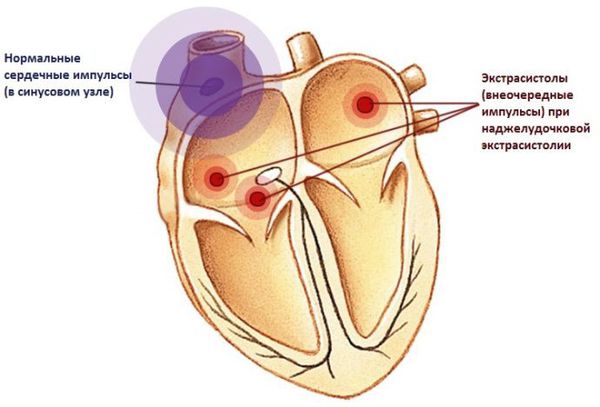
В норме сердце работает упорядоченно. Ритм сердцу задает синусовый узел, который генерирует электрические импульсы. Под их воздействием сначала сокращаются предсердия, затем желудочки. Иногда ритм сердца нарушается и возникает преждевременное возбуждение и сокращение сердца или его отделов, которое называется экстрасистолией.
Причины возникновения экстрасистолии могут быть кардиальными и внекардиальными. Кардиальные связаны с заболеваниями сердечно-сосудистой системы (органическая экстрасистолия). Внекардиальные причины связывают с болезнями других органов и систем, а также с действием определённых факторов (функциональная экстрасистолия). В ряде случаев наджелудочковая экстрасистолия не связана с проблемами сердца или других органов и действием провоцирующих факторов. В этом случае диагностируется идиопатическая экстрасистолия.
Причины функциональной экстрасистолии:
Выявить этиологический фактор, вызвавший наджелудочковую экстрасистолию, очень важно: от этого будет зависеть рекомендуемое лечение.
Симптомы наджелудочковой экстрасистолии
Заподозрить у больного наджелудочковую экстрасистолию несложно, если она ощущается. Чаще всего пациенты жалуются на чувство перебоев в работе сердца: преждевременные сокращения, паузы, замирания. Если аритмия возникает ночью, пациент может проснуться и ощутить тревогу. Реже больных беспокоят приступы частых неритмичных сердцебиений, в этом случае требуется исключение пароксизмальной (приступообразной) мерцательной аритмии.
Иногда может отмечаться любопытная закономерность: наиболее неприятными являются «безобидные» функциональные экстрасистолы, не связанные с повреждением сердца. А более серьёзные нарушения ритма человек может вообще не ощущать. Вероятно, это связано с порогом чувствительности к аритмии у пациентов и степенью повреждения сердечной мышцы.
Периоды наджелудочковой экстрасистолии обычно не сопровождаются серьёзными нарушениями гемодинамики (кровоснабжения). Однако у пациентов с органическим повреждением сердца могут возникать боли в грудной клетке различного характера, возможно появление или усиление одышки, слабости, головокружений, также снижается переносимость физических нагрузок.
Наджелудочковая экстрасистолия при вегето-сосудистой дистонии сопровождается сильной утомляемостью, слабостью, повышенным потоотделением, периодической головной болью, головокружениями, раздражительностью.
Патогенез наджелудочковой экстрасистолии
Существует несколько механизмов происхождения экстрасистол:
Нужно отметить, что эктопический (неправильный) импульс из предсердий распространяется сверху вниз по проводящей системе сердца. Внеочередной импульс, возникающий в АВ-соединении, распространяется в двух направлениях: сверху вниз по проводящей системе желудочков и снизу вверх (в обратную сторону) по предсердиям.
Выявление этиопатогенетического механизма (т. е. причины и механизма развития) возникновения наджелудочковых экстрасистол имеет очень важное значение, так как это определяет терапевтическую тактику.
При тщательном расспросе больного можно не только выявить признаки различных заболеваний сердца, но и установить частоту и регулярность курения, употребления чая, кофе, алкоголя, психостимуляторов и наркотических средств, а также ряда лекарственных препаратов, провоцирующих наджелудочковую экстрасистолию. Механизм возникновения экстрасистол в этом случае связан со стимуляцией симпатической нервной системы.
У всех пациентов с НЖЭ необходимо проверять функцию щитовидной железы, т. к. изменение её функционального состояния иногда становится причиной аритмии. Например, повышение уровня гормонов щитовидной железы может вызвать сердцебиения, наджелудочковые и желудочковые экстрасистолы, фибрилляцию предсердий. Если в последующем потребуется назначить антиаритмический препарат «Амиодарон», обязательно нужно проверить уровень гормонов ТТГ, Т3 и Т4.
В случае острого развития наджелудочковой экстрасистолии необходимо исключить гипокалиемию, т. е. снижение уровня калия в крови.
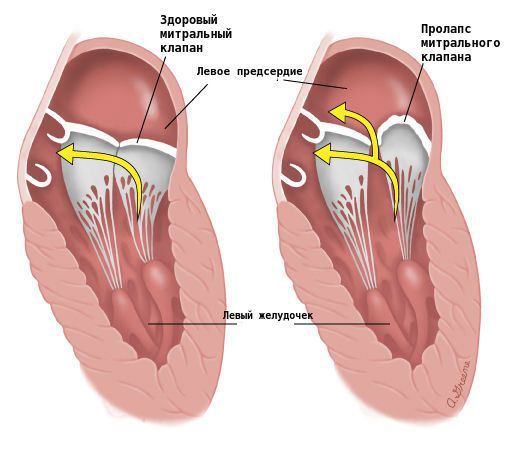
Связь первого эпизода и повторных усилений экстрасистолии, которая течёт волнообразно, с инфекциями указывает на перенесённый миокардит. Появление или усиление экстрасистолии может быть единственным или одним из проявлений ИБС. В этом случае характерно усиление перебоев в работе сердца при физических нагрузках, когда проявляется несоответствие кровоснабжения сердца и возросшей потребности в кровотоке. При других выявленных органических заболеваниях сердца (пороки сердца, кардиомиопатии, гипертоническое сердце, пролапс митрального клапана) тяжесть наджелудочковой экстрасистолии нередко связана с величиной расширения предсердий.
Классификация и стадии развития наджелудочковой экстрасистолии
Классификация наджелудочковых экстрасистол по месту возникновения:
По частоте возникновения:
По плотности:
Одиночные экстрасистолы могут возникать хаотично или быть по типу бигеминии (каждое второе сокращение является экстрасистолой), тригеминии и квадригеминии (каждый третий и четвертый комплекс является внеочередным). Такая экстрасистолия, когда внеочередные комплексы появляются после одного, двух, трёх синусовых, называется ритмированной.
Осложнения наджелудочковой экстрасистолии
Диагностика наджелудочковой экстрасистолии
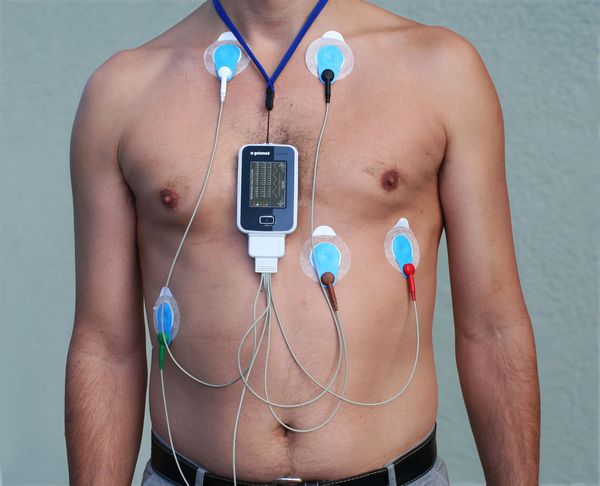
Диагноз наджелудочковой экстрасистолии можно поставить на основании жалоб пациента, согласно объективному обследованию, данным аускультации (выслушивания) сердца, по результатам проведения электрографического исследования (ЭКГ), суточного ЭКГ-мониторирования по Холтеру.
После оценки жалоб при объективном обследовании во время аускультации или пальпации пульса экстрасистолы определяются как преждевременные сокращения на фоне нормального синусового ритма. Пауза после наджелудочковой экстрасистолы не очень длительная (по этому признаку можно заподозрить её наджелудочковое происхождение). При бигеминии и тригеминии, а также частой экстрасистолии может определяться дефицит пульса. Однако подтвердить диагноз НЖЭ можно только с помощью инструментальных исследований.
В первую очередь пациенту проводится ЭКГ, которое может зафиксировать внеочередной комплекс. Нередко на ЭКГ наджелудочковые экстрасистолы выявляются случайно (при отсутствии жалоб).
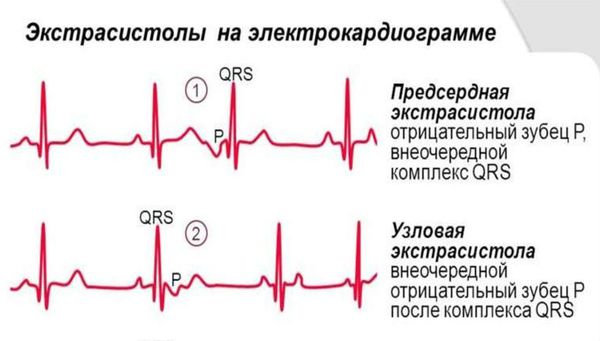
Характерные признаки наджелудочковой экстрасистолы:
Так как ЭКГ проводится в короткий промежуток времени, а внеочередное возбуждение не всегда возникает в момент его снятия, такой вид исследования не позволяет выявить проблему в 100 % случаев. Для точной диагностики обязательно должно применяться суточное или более длительное (в течение двух суток, например) мониторирование ЭКГ, которое называется холтеровским (по фамилии автора, предложившего эту методику). Для оценки частоты наджелудочковых экстрасистол исследование должно проводиться в отсутствие антиаритмической терапии. Допустимым считается количество экстрасистол не более 30 в час.
После записи данные ЭКГ-мониторирования расшифровываются специалистом и становится возможным:
Нужно отметить, что принципиально важно оценить частоту НЖЭ, т. к. от этого будет зависеть тактика лечения.
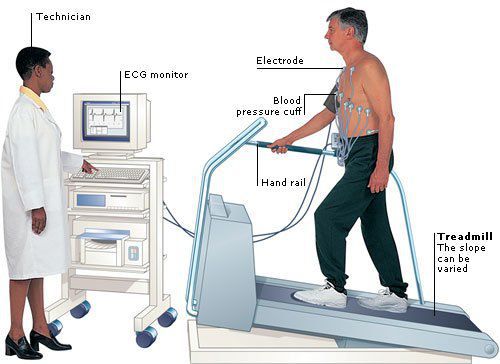
Наджелудочковая экстрасистолия может быть впервые выявлена во время проведения пробы с физической нагрузкой (велоэргометрия или тредмил-тест).
Показанием к проведению электрофизиологического исследования (ЭФИ) может стать необходимость более точного установления места возникновения экстрасистол (при частой монотопной наджелудочковой экстрасистолии) в случае последующего хирургического лечения. При ЭФИ посредством электрической стимуляции миокарда возрастает нагрузка на сердце. Такая стимуляция проводится с помощью электродов, подающих к сердечной мышце электротоки физиологической мощности с высокой частотой. В итоге миокард начинает сокращаться быстрее, возникает спровоцированное учащение сердцебиения (тахикардия). При высокой частоте сердечных сокращений могут появляться различные виды аритмии в том числе наджелудочковая экстрасистолия.
Лечение наджелудочковой экстрасистолии
НЖЭ может носить доброкачественный характер. В этом случае риск внезапной смерти очень низкий, иногда пациент даже не ощущает нарушения ритма. Такая экстрасистолия не всегда требует лечения.
Если есть возможность, нужно устранить этиологический фактор:
Пациенту рекомендуется наладить режим дня. Рацион питания следует дополнить продуктами, богатыми калием и магнием, они благоприятно влияют на сердечно-сосудистую систему.
Показаниями к проведению антиаритмической терапии являются:
1. Плохая переносимость наджелудочковой экстрасистолии. В этом случае необходимо определить, в каких ситуациях и в какое время суток чаще всего возникает нарушение сердечного ритма, после чего приурочить приём препарата к этому времени.
2. Возникновение НЖЭ (не обязательно частой) у пациентов с пороками сердца (в первую очередь с митральным стенозом) и другими органическими заболеваниями сердца. У таких больных прогрессируют перегрузка и расширение предсердий. Наджелудочковая экстрасистолия в данном случае служит предвестником возникновения мерцательной аритмии.
4. Частая (700-1000 экстрасистол в сутки и более) НЖЭ тоже требует назначения антиаритмической терапии даже в том случае, если она расценивается как идиопатическая, поскольку есть риск развития осложнений. Подход в этих случаях должен быть дифференцированным. Возможен и отказ от антиаритмической терапии, если на то есть основания:
Антиаритмические препараты, применяемые при НЖЭ:
Прогноз. Профилактика
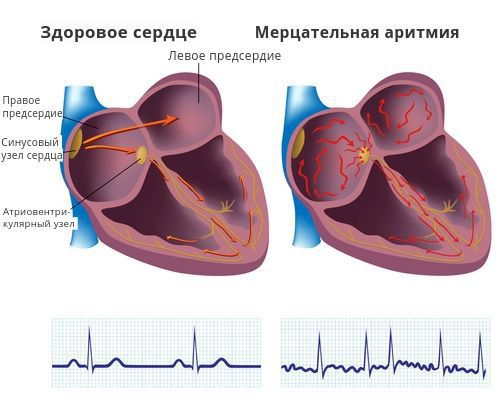
Наджелудочковая экстрасистолия относится к часто встречаемым нарушениям сердечного ритма. Редкие, одиночные преждевременные сокращения сердца у здоровых людей не приводят к угрожающим последствиям для здоровья и жизни. Более опасна частая экстрасистолия с наличием эпизодов пароксизмальной наджелудочковой тахикардии, которые могут приводить к расстройствами гемодинамики и развитию мерцательной аритмии.
Для профилактики НЖЭ рекомендуются следующие мероприятия:
Наджелудочковая экстрасистолия
Наджелудочковая экстрасистолия – это один из видов аритмии. При этом происходит внеочередное возбуждение какого-либо отдела сердца, вызванное возникновением преждевременного импульса в верхних отделах сердца или в антривентрикулярном узле.
Причины наджелудочковой экстрасистолии разнообразны. Экстрасистолы бывают функциональными и органическими. Функциональные могут возникать у людей со здоровым сердцем, в частности у детей и высокорослых юношей. Это редкая одиночная наджелудочковая экстрасистолия с количеством сокращений менее 30 в течение часа.
К функциональным принято относить экстрасистолы следующего происхождения: нейрогенного; дисэлектролитного; дисгормонального; токсического; лекарственного.
Нейрогенные, в свою очередь, делятся на гипоадренергические, гиперадренергические и вагусные.
Гипераденергические экстрасистолы связаны с усиленной физической и умственной работой, эмоциональным возбуждением, принятием алкоголя, курением, употреблением острой пищи.
Гипоаденергические распознаются с трудом. Их существование подтверждается экспериментальными данными и клиническими наблюдениями.
При вагусной экстрасистолии перебои с сокращением сердца случаются после еды и во время сна, то есть в горизонтальном положении.
Органические наджелудочковые экстарсистолии обусловлены заболеваниями сердца, среди которых:
Синусовая экстрасистолия чаще всего обусловлена хронической ИБС. Об органической природе наджелудочковой экстрасистолии можно говорить, если она развивается:
при синусовой тахикардии;
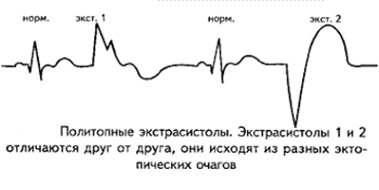
исходит из нескольких очагов (политопная);
связана со стенокардией;
экстрасистол больше чем 30 в час во время мониторной регистрации ЭКГ и больше 5 в минуту при осмотре врача.
Наджелудочковая экстрасистолия – это один из видов аритмии. При этом происходит внеочередное возбуждение какого-либо отдела сердца, вызванное возникновением преждевременного импульса в верхних отделах сердца или в антривентрикулярном узле.
Этиология и виды наджелудочковых экстрасистолий
Причины наджелудочковой экстрасистолии разнообразны. Экстрасистолы бывают функциональными и органическими.
Функциональные могут возникать у людей со здоровым сердцем, в частности у детей и высокорослых юношей. Это редкая одиночная наджелудочковая экстрасистолия с количеством сокращений менее 30 в течение часа.
К функциональным принято относить экстрасистолы следующего происхождения:
Увеличение щитовидной железы и ее повышенная функция часто могут быть причиной наджелудочковой экстрасистолии
Нейрогенные, в свою очередь, делятся на гипоадренергические, гиперадренергические и вагусные.
Гипераденергические экстрасистолы связаны с усиленной физической и умственной работой, эмоциональным возбуждением, принятием алкоголя, курением, употреблением острой пищи.
Гипоаденергические распознаются с трудом. Их существование подтверждается экспериментальными данными и клиническими наблюдениями.
При вагусной экстрасистолии перебои с сокращением сердца случаются после еды и во время сна, то есть в горизонтальном положении.
Органические наджелудочковые экстарсистолии обусловлены заболеваниями сердца, среди которых:
Синусовая экстрасистолия чаще всего обусловлена хронической ИБС. Об органической природе наджелудочковой экстрасистолии можно говорить, если она развивается:
Кроме этого наджелудочковая экстрасистолия классифицируется следующим образом:
Зачастую у людей с наджелудочковой экстрасистолией отсутствуют симптомы. Наиболее характерные признаки:
Экстрасистолия
Общие сведения
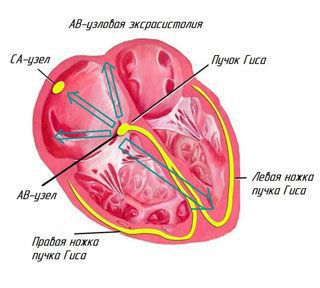
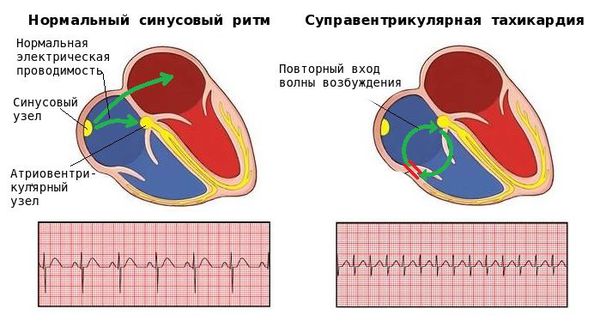
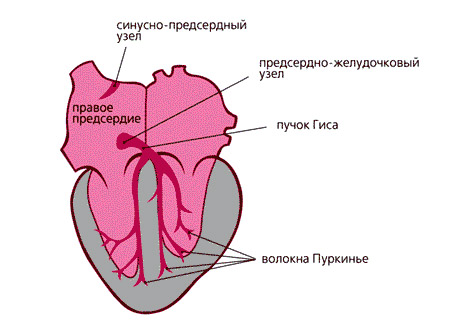
Главную роль в ритмичной работе сердца играет проводящая система сердца — это кардиомиоциты, организованные в два узла и пучок: синусно-предсердный узел, предсердно-желудочковый узел и предсердно-желудочковый пучок (волокна пучка Гисса и волокна Пуркинье, расположенные в области желудочков). Синусовый узел расположен в правом предсердии, он является водителем ритма сердца первого порядка, в нем генерируется импульс.
От него импульс распространяется на нижележащие отделы сердца: по кардиомиоцитам предсердий к предсердно-желудочковому узлу, затем к предсердно-желудочковому пучку. В ответ на импульс возникает сокращение сердца в строгом порядке: правое предсердие, левое предсердие, задержка в атриовентрикулярном узле, затем межжелудочковая перегородка и стенки желудочков. Возбуждение распространяется в одном направлении — из предсердий в желудочки, а рефрактерность (период не возбудимости участков сердечной мышцы) препятствует обратному его распространению.
Возбудимость — важнейшая особенность клеток сердца. Она обеспечивает движение волны деполяризации, от синусового узла к миокарду желудочков. Различные отделы проводящей системы также обладают автоматизмом и способны генерировать импульс. Синусовый узел в норме подавляет автоматию других отделов, поэтому он является водителем ритма сердца — это центр автоматии первого порядка. Тем не менее, в силу разных причин ритмичная работа сердца может нарушаться и возникают различные нарушения. Одним из которых является экстрасистолия. Это самое распространенное нарушение ритма сердца, которое диагностируется при различных заболеваниях (не только кардиологических) и у здоровых людей.
Эстрасистолия сердца, что это такое? Экстрасистолами называют преждевременные (внеочередные) сокращения сердца или его отделов. Преждевременное сокращение вызывается гетеротропным импульсом, который исходит не из синусового узла, а возникает в предсердиях, желудочках или атриовентрикулярном соединении. Если очаг повышенной активности локализуется желудочках, то возникает преждевременная деполяризация желудочков.
Преждевременная деполяризация желудочков, что это такое? Деполяризация означает возбуждение, которое распространяется по сердечной мышце и вызывает сокращение сердца в диастолу, когда сердце должно расслабляться и принять кровь. Так возникают желудочковые экстрасистолы и желудочковая тахикардия. Если эктопический очаг образуется в предсердии, возникает преждевременная деполяризация предсердий, которая проявляется не только предсердной экстрасистолией, но и синусовой и пароксизмальной тахикардией.
Если в норме за период длинной диастолы кровь успевает наполнить желудочки, то с увеличением частоты сокращений (при тахикардии) или в следствие внеочередного сокращения (при экстрасистолах) наполнение желудочков снижается и объем экстрасистолического выброса падает ниже нормы. Частые экстрасистолы (более 15 в минуту) приводят к заметному снижению минутного объема крови. Чем раньше появляется экстрасистола, тем меньший объем крови успевает наполнить желудочки и меньше экстрасистолический выброс. Прежде всего это отражается на коронарном кровотоке и мозговом кровообращении. Поэтому обнаружение экстрасистолии — это повод для обследования, установления ее причины и функционального состояния миокарда.
Патогенез
В патогенезе экстрасистолии имеют значение три механизма ее развития — это усиленный автоматизм, триггерная активность и повторный вход возбуждения (риентри). Усиленный автоматизм означает появление нового участка возбуждения в сердце, который может вызвать внеочередное сокращение его. Причиной усиления автоматизма являются нарушения электролитного обмена или ишемия миокарда.
При механизме риентри импульс совершает движение по замкнутому пути — волна возбуждения в миокарде возвращается к месту своего возникновения и снова повторяет движение. Это возникает в том случае, когда участки ткани, медленно проводящие возбуждение, прилегают к нормальной ткани. В этом случае создаются условия для повторного входа возбуждения.
При триггерной активности развивается следовое возбуждение в начале фазы покоя или в конце реполяризации (восстановление исходного потенциала). Это связано с нарушением трансмембранных ионных каналов. Причиной таких нарушений являются различные нарушения (электролитные, гипоксические или механические).
Согласно другой гипотезе, нарушение вегетативной и эндокринной регуляции вызывает дисфункцию синоатриального узла и одновременно активирует другие центры автоматизма, а также усиливает проведение импульса по атриовентрикулярному соединению и волокнам Гиса-Пуркинье. Клетки, расположенные в створках митрального клапана, при повышении уровня катехоламинов формируют автоматическую импульсацию, которая проводится на миокард предсердий. Клетки атриовентрикулярного соединения также становятся причиной возникновения суправентрикулярных аритмий.
Классификация
Экстрасистолию по локализации разделяют на:
По времени появления в период диастолы:
В практической работе основное значение имеет желудочковая экстрасистолия.
Желудочковая экстрасистолия
Данный вид экстрасистолии встречается у пациентов с ИБС, артериальной гипертензией, гипертрофией желудочков, кардиомиопатией, пролапсом митрального клапана. Часто возникает при гипоксемии и повышении активности симпатоадреналовой системы. Желудочковая экстрасистолия наблюдается у 64% больных после инфаркта миокарда и имеет большую распространенность среди мужчин. Причем распространенность заболевания увеличивается с возрастом. Отмечается связь возникновения экстрасистол со временем суток — в утренние часы чаще, чем во время сна.
Желудочковая экстрасистолия: что это такое, последствия
Желудочковые экстрасистолы что это? Это внеочередные сокращения, возникающие под влиянием импульсов, которые исходят из различных участков проводящей системы желудочков. Чаще всего источником их являются волокна Пуркинье и пучка Гиса. В большинстве случаев экстрасистолы неправильно чередуются с обычными сердечными сокращениями. Код по мкб-10 желудочковая экстрасистолия имеет I49.3 и шифруется как «Преждевременная деполяризация желудочков». Экстрасистолия без уточнения места исходящего импульса имеет код по мкб-10 I49.4 «Другая и неуточненная преждевременная деполяризация».
Опасность желудочковой экстрасистолии для человека представляют ее последствия — желудочковая тахикардия, которая может перейти в фибрилляцию желудочков (мерцания желудочков), а это является частой причиной внезапной сердечной смерти. Частые экстрасистолии вызывают недостаточность коронарного, почечного и церебрального кровообращения.
Желудочковую экстрасистолию классифицируют
По количеству очагов:
По интервалу сцепления:
По отношению к основному ритму:
Три и более экстрасистолы, возникающие подряд, называют «пробежками» тахикардии или неустойчивой тахикардией. Такие эпизоды тахикардии продолжаются меньше 30 секунд. Для обозначения 3-5 экстрасистол, следующих друг за другом, используют термин «групповые» или «залповые» ЭС.
Частые экстрасистолы, парные, групповые и частые «пробежки» неустойчивой тахикардии иногда достигают степени непрерывной тахикардии, при этом 50-90% сокращений в сутки составляют экстрасистолические комплексы.
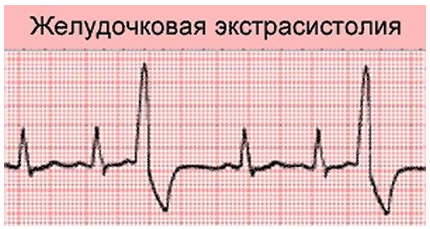
Желудочковая экстрасистолия на ЭКГ
Одной из наиболее известных классификаций желудочковых аритмий является классификация экстрасистолии по Лауну-Вольфу 1971 г. Она рассматривает желудочковые экстрасистолии у больных с инфарктом миокарда.
Ранее считалось, что чем выше класс экстрасистолии, тем выше вероятность жизнеугрожающих аритмий (фибрилляции желудочков), но при изучении этого вопроса это положение не оправдалось.
Жизнеугрожающая желудочковая экстрасистолия всегда ассоциирована с кардиальной патологией, поэтому главной задачей является лечение основного заболевания.

Классификация желудочковых экстрасистол по Лауну была модифицирована в 1975 г и предлагает градацию желудочковых аритмий у пациентов без инфаркта миокарда.
С увеличением риска внезапной смерти связано возрастание класса экстрасистолий у пациентов с поражением сердца и уменьшением его насосной функции. Поэтому различают категории желудочковых экстрасистолий:
Доброкачественными считаются экстрасистолы у лиц без поражения сердца зависимо от их градации. Они не влияют на прогноз жизни. При доброкачественной желудочковой экстрасистолии лечение (антиаритмическая терапия) применяется только при выраженной симптоматике.
Потенциально злокачественные — желудочковые экстрасистолы с частотой больше 10 в минуту у пациентов с органическим заболеванием сердца и снижением сократительной способности левого желудочка.
Злокачественные — это пароксизмы тахикардии, периодические фибрилляции желудочков на фоне заболеваний сердца и функцией выброса желудочка меньше 40%. Таким образом, сочетание экстрасистолии высокой градации и снижение сократительности левого желудочка повышает риск смерти.
Наджелудочковая экстрасистолия
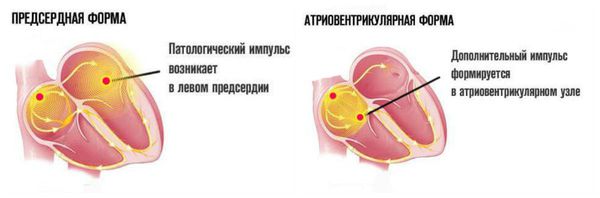
Наджелудочковая экстрасистолия: что это такое, последствия ее. Это преждевременные сокращения сердца, которые вызываются импульсами из эктопического очага, расположенного в предсердиях, АV соединении или в местах впадений легочных вен в предсердия. То есть, очаги импульсов могут быть разные, но расположены они выше разветвлений пучка Гиса, над желудочками сердца — отсюда и происходит название. Напомним, что желудочковые экстрасистолы происходят из очага, расположенного в разветвлении пучка Гисса. Синоним наджелудочковой экстрасистолии — суправентрикулярная экстрасистолия.
Если нарушения ритма вызваны эмоциями (имеют вегетативный характер), инфекциями, электролитными расстройствами, различными стимуляторами, среди которых можно назвать алкоголь, кофеинсодержащие напитки и препараты, наркотики, то они имеют преходящий характер. Но суправентрикулярная ЭС также может появиться на фоне поражений миокарда воспалительного, дистрофического, ишемического или склеротического характера. В данном случае экстрасистолы будут иметь стойкий характер, и их частота уменьшается только после лечения основного заболевания. У здорового человека тоже бывают наджелудочковые экстрасистолы, норма в сутки которых составляет до 200. Данная норма в сутки регистрируется только при проведении суточного мониторирования ЭКГ.
Одиночная наджелудочковая экстрасистолия (возникает по одной, редко и безсистемно) в клинике протекает бессимптомно. Частая ЭС может ощущаться как дискомфорт груди, комок в груди, замирание, волнение с последующей одышкой. Частые экстрасистолы могут ухудшить качество жизни человека.
Наджелудочковая экстрасистолия не связана с риском смерти, но множественные экстрасистолы, групповые и очень ранние (типа R на Т) могут быть предвестниками фибрилляции предсердий (мерцательная аритмия). Это наиболее серьезное последствие наджелудочковой экстрасистолии, развивающееся у больных с расширением предсердий. Лечение зависит от степени выраженности ЭС и жалоб больного. Если экстрасистолы возникают на фоне заболеваний сердца и имеются эхокардиографические признаки расширения левого предсердия, в таком случае показано медикаментозное лечение. Такое состояние часто отмечается у больных после 50 лет.
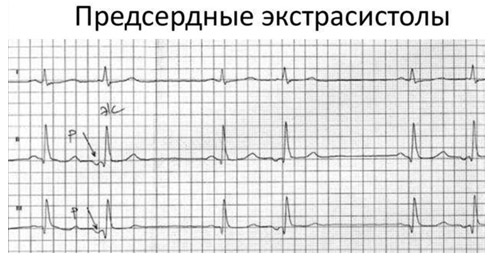
Предсердная экстрасистолия рассматривается как разновидность наджелудочковой экстрасистолии, когда аритмогенный очаг расположен в правом или левом предсердии. По данным Холтеровского мониторинга в течение суток предсердные экстрасистолы наблюдаются у 60% здоровых лиц. Они протекают бессимптомно и не влияют на прогноз. При наличии предпосылок (поражения миокарда различного генеза) могут стать причиной наджелудочковой тахикардии и пароксизмальной наджелудочковой тахикардии.
Предсердная экстрасистолия на ЭКГ
Причины экстрасистолии
Все вышеперечисленные факторы можно разделить на три группы. Cуществует разделение экстрасистолий в зависимости от этиологических факторов:
Экстрасистолия: форум людей, страдающих ею
Все вышеперечисленные причины подтверждаются в теме «экстрасистолия, форум». Чаще всего встречаются отзывы о появлении экстрасистол при вегетососудистой дистонии и неврозах. Психологические причины появления экстрасистолий — мнительность, страхи, тревожность. В таких случаях пациенты обращались к психотерапевту и психиатру, а прием седативных средств (Вамелан, Беллатаминал) или длительный прием антидепрессантов давал положительный результат.
Очень часто экстрасистолы были связаны с грыжей пищеводного отверстия диафрагмы. У пациентов отмечалась их связь с приемом большого количества пищи, в положении лежа или сидя. Ограничение пищи в объеме, особенно на ночь, было результативным. Часто встречаются сообщения о том, что прием препаратов магния (Магне В6, Магнерот), боярышника помогал уменьшить количество экстрасистол и они становились менее ощутимыми для пациентов.
Симптомы экстрасистолии
Симптомы экстрасистолии желудочковой более выражены, чем при наджелудочковой. Типичными жалобами являются перебои в работе сердца, чувство замирания или остановки сердца, усиленное сокращение его и учащенные сердцебиения после предыдущего замирания. У некоторых пациентов возникает головокружение, боль в груди и выраженная усталость. Может отмечаться пульсация шейных вен, которая возникает в систоле предсердий.
Одиночные желудочковые экстрасистолы — что это и как они проявляются? Это значит, что экстрасистолы возникают по одной среди нормальных сердечных сокращений. Чаще всего они не проявляют себя, и пациент их не ощущает. Многие пациенты ощущают перебои в работе сердца только в первые дни появления экстрасистол, а потом привыкают и не акцентируют на них внимания.
Такие симптомы как «сильный удар» и «остановка сердца» связаны с увеличившимся ударным объемом, который выбрасывается после экстрасистолы первым нормальным сокращением и длительной компенсаторной паузой. Эти симптомы больные описывают как «переворачивание сердца» и «замирание».
При частых групповых экстрасистолах пациенты ощущают сердцебиение или трепетание сердца. Ощущение волны от сердца к голове и прилив крови к шее связаны с кровотоком из правого предсердия к венам шеи при одновременном сокращении предсердий и желудочков. Боли в области сердца отмечаются редко в виде короткой неопределенной болезненности и связаны с раздражением рецепторов при переполнении желудочков во время компенсаторной паузы.
У некоторых больных появляются симптомы, которые свидетельствуют об ишемии головного мозга: головокружение, тошнота, шаткость при ходьбе. В какой-то степени эти симптомы могут быть обусловлены и невротическими факторами, поскольку общая симптоматика при аритмии является проявлением вегетативных нарушений.
Анализы и диагностика
Клинические и биохимические обследования:
Инструментальные исследования
Лечение экстрасистолии
Как лечить экстрасистолию? Прежде всего нужно знать, что наличие экстрасистолии — это не показание для назначения противоаритмических препаратов. Бессимптомные и малосимптомные экстрасистолы не нуждаются в проведении лечения при отсутствии сердечной патологии. Это функциональная экстрасистолия, к которой склонны люди с вегетососудистой дистонией. Что нужно делать в таком случае?
Изменение образа жизни относится к важным этапам лечения экстрасистолии. Больной должен вести здоровый образ жизни:
Таким больным показано проведение эхокардиографии для выявления структурных изменений и наблюдения за функцией левого желудочка. Во всех случаях нарушения ритма больные должны обследоваться для исключения метаболических, гормональных, электролитных, нарушений и симпатических влияний.
При выявленном тиреотоксикозе, миокардите проводится лечение основного заболевания. Коррекция аритмий при электолитных нарушениях заключается в назначении препаратов калия и магния. При преобладающем влиянии симпатической нервной системы рекомендуется бета-адреноблокаторы.
Показания для лечения экстрасистолии:
Лечение экстрасистолии в домашних условиях заключается в приеме противоаритмических препаратов. Подбор препарата лучше делать в условиях стационара, поскольку это проводят методом проб и ошибок: больному последовательно (по 3-5 дней) назначаются препараты в средних суточных дозах и оценивается их эффект по состоянию больного и данным ЭКГ. Подобранный препарат пациент принимает в домашних условиях и периодически является на контрольное ЭКГ исследование. Для оценки противоаритмического эффекта амиодарона иногда требуется несколько недель.
Антиаритмические препараты при экстрасистолии
Применяются препараты разных групп:

Распространенная схема лечения амиодароном: первая неделя — 600 мг/сут (3 таблетки в день) потом 400 мг/сут (2 таблетки в день), поддерживающая доза — 200 мг (принимается длительно). Поддерживающими дозами могут быть 100 мг или 50 мг в сутки. Критерий эффективности — исчезновение перебоев, уменьшение количества экстрасистол и улучшение самочувствия.
Недостаток амиодарона — при длительном приеме возникают побочные эффекты (мышечная слабость, изменение цвета кожи, фотосенсибилизация, тремор, нейропатии, повышение трансаминаз). Эти побочные реакции обратимы и после отмены/уменьшения дозы исчезают.
Многие кардиологи начинают подбор препаратов с β-адреноблокаторов. У больных с заболеваниями сердца препараты выбора — это амиодарон + β-блокатор в комбинации. У больных без поражения сердца, кроме этой комбинации применяют препараты I класса. Таким образом, амиодарон назначается при любом варианте экстрасистолии, в остальном имеются некоторые особенности лечения.
Желудочковая экстрасистолия: лечение
Наджелудочковая экстрасистолия: лечение
При отборе для лечения пациентов с наджелудочковой экстрасистолией, они делятся на три группы:
Всем пациентам без исключения даются общие рекомендации: ограничение курения, исключение алкоголя, уменьшение потребления кофе и крепкого чая. Также важно нормализовать сон — при необходимости использовать небольшие дозы Феназепама или Клоназепама.
Пациенты первой-второй групп после 2-3 недель приема препарата могут снижать дозировку и полностью отменять препарат. Также отменяется препарат при волнообразном течении наджелудочковой ЭС в периоды ремиссии. Если ЭКС снова появляются, прием препаратов возобновляют.
Экстрасистолии, вызванные дисбалансом электролитов
Антиаритмическая активность препаратов магния обусловлена тем, что он является антагонистом кальция, а также обладает мембраностабилизирующим свойством, которое оказывают антиаритмики I класса (препятствует потере калия), кроме того, подавляет симпатические влияния.
Противоаритмический эффект магния проявляется через 3 недели и на 12% снижает количество желудочковых экстрасистол, а общее количество — на 60-70%. В кардиологической практике применяется Магнерот, который содержит магний и оротовую кислоту. Она участвует в обмене веществ и способствует росту клеток. Обычный режим приема препарата: 1-я неделя по 2 таблетки 3 раза в день, а затем по 1 таблетке 3 раза. Препарат можно применять длительное время, он хорошо переносится и не вызывает побочных эффектов. У больных с запорами нормализуется стул.
Остальные группы препаратов применяются как вспомогательные: