Чем отличается доброкачественная опухоль от злокачественной
В медицине понятие доброкачественности означает лёгкое течение болезни, хорошие результаты лечения и неопасность для жизни. Под злокачественным процессом подразумевают разрушительное течение, сложность терапии, высокий риск смертности.
Для опухолей такое разделение условно. Тем не менее пациентам и врачам крайне важно определить вид опухоли. От этого зависят тактика лечения и прогноз.
Характеристика доброкачественных и злокачественных опухолей
Существуют чёткие критерии:
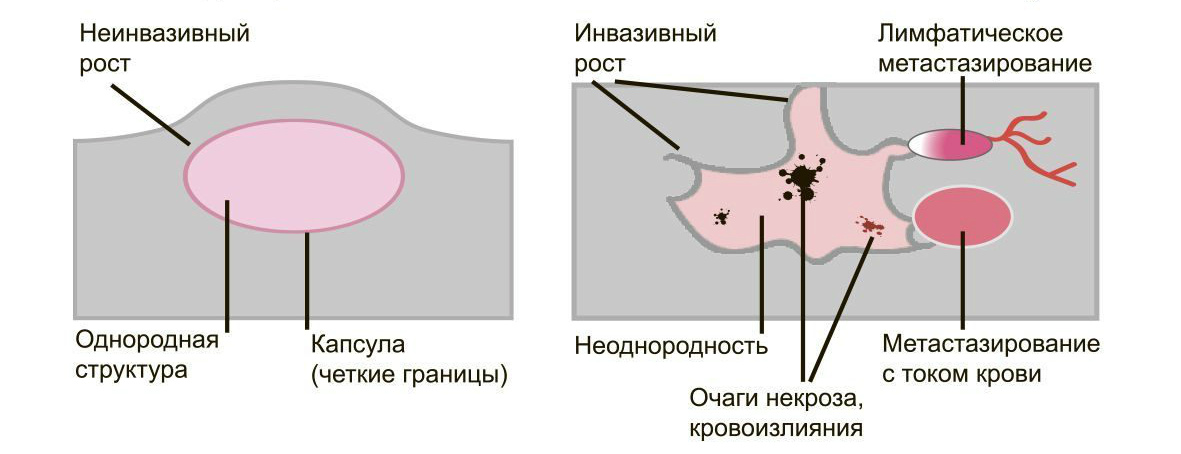
Доброкачественные опухоли чётко отграничены от здоровых тканей, часто имеют капсулу. Рак прорастает окружающие ткани, внедряется в сосуды, его контуры более аморфны.
Большинство доброкачественных опухолей могут расти годами, не проявляя симптомов. Карциномы растут быстро, нарушая функции органов и отравляя организм. Рост сопровождается утомляемостью, слабостью, потерей веса, болью.
Доброкачественные образования “сидят” на одном месте, постепенно растут и раздвигают здоровые ткани, подвижны при прощупывании. Раковые клетки слабо скреплены друг с другом, легко отделяются и разносятся лимфой и кровью по организму. Они оседают в лимфоузлах, костях, внутренних органах, образуя новые опухолевые очаги — метастазы. При пальпации узел спаян с тканями и не сдвигается.
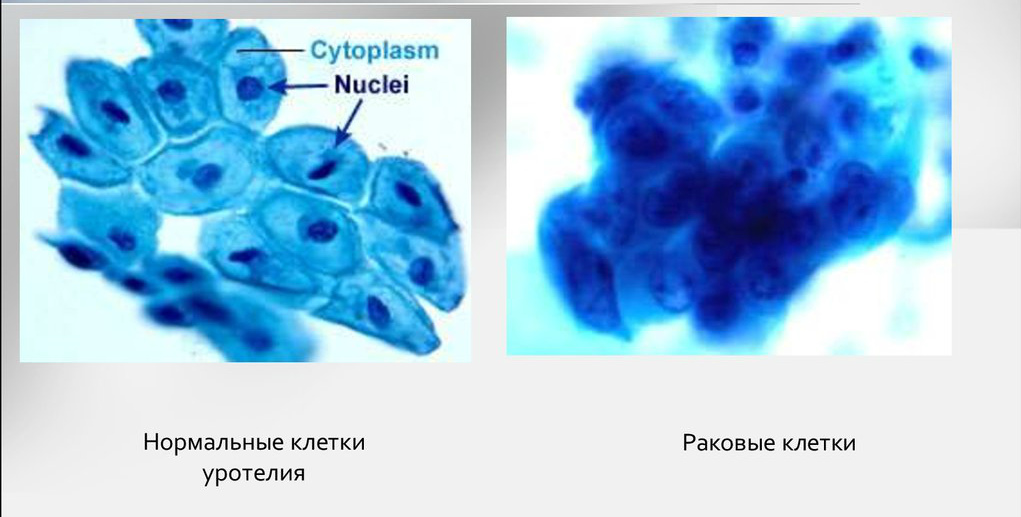
Много информации даёт биопсия. Исследование показывает, что доброкачественные клетки похожи на здоровые, их структура более чёткая. Структура злокачественных клеток сильно изменена из-за выраженных мутаций. Чем меньше клетки напоминают ткань, из которой выросли, тем хуже прогноз для лечения и жизни.
Доброкачественную опухоль, такую как аденома простаты, можно удалить и добиться полного излечения. Если возникнет рецидив, он будет на том же месте, где нашли первичный очаг. Злокачественные образования трудно удалить полностью. Даже одна оставшаяся клетка даст новую опухоль либо на старом месте, либо там, куда она попала по сосудам. Выживаемость больных существенно ниже.
Общие свойства доброкачественных и злокачественных опухолей
Есть моменты, объединяющие оба вида новообразований:
Тяжесть симптомов зависит не только от степени сдавления тканей опухолью, но и от неспособности новообразования выполнять функцию здоровых клеток.
Виды опухолей
Различия не всегда очевидны. Нужна тщательная диагностика для поиска атипичных клеток.
Может ли доброкачественная опухоль стать злокачественной
Любая опухоль способна к малигнизации. Миомы, липомы, фибромы редко переходят в рак. Кисты — крайне редко. Невусы, аденомы, полипы в желудке или кишечнике — очень часто. Многое зависит от условий, в которых находится опухоль, питания, экологии, уровня стресса, гормональных сбоев, наличия предраковых болезней.
В Клинике урологии имени Р. М. Фронштейна доступна современная диагностика опухолей, разработаны эффективные методики лечения. Обращайтесь на консультацию и наши специалисты вам помогут.
Что такое первичный рак неизвестного происхождения?
Раковая опухоль возникает в случаях, когда клетки начинают бесконтрольно расти. Такую особенность могут приобрести клетки практически любого органа. Кроме того, по мере роста опухоли они с током крови или лимфы могут переноситься в другие области тела, оседать там и давать начало росту новых очагов. Такие очаги называют вторичным раком, или метастазами, а начальную опухоль, соответственно, первичным раком.
Метастазы в любых органах классифицируют в зависимости от того, из какого органа изначально происходит опухоль. Например, вторичный очаг рака легких в печени все равно будет называться раком легких, только получит приставку «вторичный». Иногда не получается определить, в каком именно органе сначала возникла опухоль. Однако при исследовании выявляются ее метастазы в других частях тела. Если их первичный очаг определить не удается, то врачи говорят про первичный рак неизвестного происхождения, или скрытый первичный рак.
Пример выявления
Скрытый первичный рак встречается нечасто. Более того, в ходе дальнейших обследований первичный очаг может обнаружиться. Если так происходит, то опухоль более не считается первичным раком неизвестного происхождения. Ей присваивают название в соответствии с органом происхождения и, опираясь на новые данные, модифицируют схему лечения онкологического заболевания.
На практике это происходит следующим образом:
Однако в ряде случаев даже самое тщательное обследование не позволяет обнаружить первичный очаг. Более того, его не всегда получается найти даже при патологоанатомическом исследовании.
Типы раковых опухолей
Обычно опухоли классифицируют по их первичной локализации. Однако их также можно сгруппировать по типам клеток, по тому, как раковые клетки выглядят под микроскопом. Знание типа клетки может дать врачам ключ к пониманию того, из каких тканей или органов происходит данная опухоль.
Карциномы
Карцинома — это рак, который происходит из клеток, выстилающих внутреннюю или внешнюю поверхности различных органов нашего тела. Такие клетки называются эпителиальными. Наиболее распространенные типы карцином:
1) Плоскоклеточный рак
Самым ярким примером плоских клеток являются клетки, встречающиеся на поверхности кожи. Кроме того, они составляют часть слизистых оболочек многих полых органов. Плоскоклеточный рак может возникать в ротовой полости, в горле, пищеводе, легких, прямой кишке, на шейке матки, во влагалище и некоторых других органах.
2) Аденокарциномы
Эти злокачественные новообразования развиваются из железистых клеток, то есть из тех, которые способны производить какие-либо вещества. Железистые клетки входят в состав очень многих органов нашего тела, в том числе и тех, которые формально не считаются железами. Например, большинство видов раковых опухолей желудка, кишечника и толстой кишки представляют собой именно аденокарциномы и примерно 4 из 10 случаев рака легких также являются аденокарциномами.
Другие виды злокачественных опухолей
Из других типов клеток раковые новообразования возникают реже. К таким опухолям относятся:
Итак, при первичном раке неизвестного происхождения не всегда получается установить орган, где изначально возникла опухоль. Однако, исследуя под микроскопом клетки вторичного очага, чаще всего удается отнести их к одной из пяти категорий:
В дальнейшем эта информация поможет более точно идентифицировать опухоль и в конечном итоге обнаружить ее первичный очаг.
Зачем нужно искать первичный очаг?
Основная причина для поисков начальной опухоли — выбор правильной тактики лечения. Вторичные метастатические очаги состоят из тех же клеток, что и начальная опухоль, даже если развиваются в совершенно других органах. Значит, для их лечения будут эффективны те же препараты, что и для терапии первичного рака, а не те, которые используются при лечении онкопатологий органа, где развился метастаз.
Это имеет особенно важное значение при некоторых формах рака, которые хорошо поддаются лечению определенными химиотерапевтическими или гормональными препаратами. Например, такими особенностями характеризуются многие опухоли молочной железы. Их можно эффективно лечить гормональными средствами. А значит, такие же препараты подойдут и для терапии их метастазов в костях, головном мозге, печени.
К сожалению, предугадать развитие злокачественного заболевания пока практически невозможно. А потому наиболее эффективным способом борьбы с опухолями является выявление рака на 1 стадии развития. В этом случае успешному лечению поддаются более 90% всех злокачественных новообразований. Обнаружить опухоль на начальных этапах возникновения можно только при помощи периодических скринигов. Такие скрининговые программы действуют и в медицинском центре «Анадолу». На первичной консультации специалист-онколог оценит риск развития у вас онкологического заболевания и составит индивидуальный план прохождения профилактических обследований для ранней диагностики рака.
Материал подготовлен по согласованию с врачом «Анадолу», терапевтом и медицинским онкологом Шерефом Комурджу.
Что такое рецидив неопластического процесса
Это комплексное исследование, включающее в себя цитологию и определение уровня экспрессии PTEN клетками эндометрия. Проводится в целях раннего выявления предраковых и онкологических заболеваний матки.
PTEN-иммуногистохимия с моноклональными антителами, иммуногистохимическая оценка экспрессии PTEN.
Жидкостная цитология + иммуноцитохимическое исследование.
Какой биоматериал можно использовать для исследования?
Аспират из полости матки.
Общая информация об исследовании
Патологические процессы эндометрия являются одной из наиболее актуальных проблем современной гинекологии ввиду их высокой частоты встречаемости (30-50 % среди случаев гинекологической заболеваемости), возможности рецидивирования и ракового перерождения (малигнизации). Гиперпластические процессы эндометрия (ГПЭ) в ряде случаев являются предвестниками неопластической трансформации клеток и развития аденокарциномы. В структуре злокачественных новообразований у женщин рак эндометрия (РЭ) занимает второе место после рака молочной железы.
Результаты исследований последних лет показывают, что в основе злокачественного перерождения клеток лежат мутационные повреждения генов, контролирующих их рост, пролиферацию, дифференцировку и апоптоз (гибель). В регуляции апоптоза участвует множество различных факторов, в том числе протоонкоген семейства bcl-2, ген р-53, PTEN, которые рассматриваются как биологические маркеры запрограммированной клеточной гибели.
PTEN (Phosphatase и Tensin Homologue), также называемый MMAC1, расположен на хромосоме 10q23. Белковый продукт гена PTEN (липидная фосфатаза) необходим для нормальной физиологической гибели (апоптоза) стареющих и поврежденных клеток организма. PTEN хорошо экспрессируется в эндометрии как в пролиферативную, так и секреторную фазы. Он является опухоль-супрессорным геном, участвующим в развитии 24 различных типов опухолей, в том числе и злокачественных заболеваний женской репродуктивной системы.
Анализ мутаций PTEN (снижение уровня экспрессии) выявил соматическую инактивацию этого гена в 30-50 % случаев эпителиальных злокачественных опухолей эндометрия, поставив ее на лидирующее место среди наиболее частых молекулярно-генетических нарушений при раке эндометрия (РЭ). Чаще всего в таком случае злокачественные опухоли относятся к I патогенетическому варианту рака эндометрия, который наиболее характерен для ранее не рожавших и имеющих избыточную массу тела женщин. Представлены опухоли высокодифференцированными аденокарциномами с поверхностной инвазией и благоприятным прогнозом.
Мутации PTEN обнаруживаются более чем в 20 % гиперплазий эндометрия (как с атипией, так и без нее), а также в 30-80 % эндометриоидных карцином, указывая на то, что нарушения в PTEN происходят на относительно ранних стадиях онкогенеза эндометрия. Кроме рака эндометрия, отсутствие экспрессии PTEN также является ранним признаком эндометриальной интраэпителиальной и цервикальной интраэпителиальной неоплазий (EIN и CIN).
Замечено, что у женщин с метаболическим синдромом (комплексом изменений, связанных с нарушением обмена веществ) часто отмечается низкая экспрессия PTEN на этапе доброкачественной патологии эндометрия. Отличительной особенностью в данном случае является увеличение частоты рецидивов со снижением экспрессии PTEN при ГПЭ без атипии и эндометриальной интраэпителиальной неоплазии. Также для таких пациенток характерна высокая частота выявления EIN и РЭ, неэффективность гормонального лечения.
Этот метод имеет высокую чувствительность (93 %) и специфичность (100 %), а также является перспективным тестом для раннего выявления предраковых состояний и онкологических заболеваний эндометрия. Также он признан мировым стандартом в скрининге рака шейки матки.
Кроме этого, позволяет выявить группы риска по развитию злокачественного перерождения эндометрия и определить правильную тактику ведения пациенток.
Для чего используется исследование?
Когда назначается исследование?
Что означают результаты?
Результат исследования состоит из двух частей: цитограммы и степени выраженности экспрессии PTEN. По совокупности этих данных дается врачебное заключение.
Экспрессия PTEN оценивается по степени интенсивности окрашивания ядер клеток:
Отсутствие или значительное снижение уровня экспрессии PTEN у больных с гиперплазией эндометрия, особенно на фоне метаболического синдрома, прогностически крайне неблагоприятно и с высокой долей вероятности свидетельствует о повышенном риске развития рака эндометрия.
Мутации PTEN (снижение уровня экспрессии) обнаруживаются на относительно ранних стадиях онкогенеза эндометрия.
Кто назначает исследование?
Гинеколог, онколог, цитолог.
Неопластические поражения ЦНС в практике врача паллиативной помощи
Время чтения: 5 мин.
Актуальность в практике врача паллиативной помощи
По данным литературы, в практике врача паллиативной помощи могут встречаться неопластические менингиты и очаговые метастатические поражения головного мозга. Термином неопластический менингит обозначают метастатические опухолевые поражения оболочек мозга. Синонимами неопластического менингита являются термины лептоменингеальные метастазы, карциноматоз церебральных оболочек. Метастазы в оболочки мозга наблюдаются в 5-8% случаев всех злокачественных опухолей. Нередко клиническая картина неопластического менингита выступает первым клиническим проявлением генерализации онкологического заболевания. У пациентов паллиативного профиля с прогрессированием онкологических заболеваний также возможно развитие метастатического поражения мозговых оболочек с образованием очаговых метастатических поражений. Развитие неопластического менингита и очаговых метастатических поражений головного мозга являются осложнениями, которые значительно снижают качество жизни пациентов паллиативного профиля и часто предвещают очень короткий жизненный прогноз.
Важным для врача паллиативной помощи является понимание, что у 40-50% пациентов с онкогематологическими заболеваниями встречаются поражение мозговых оболочек и вещества головного мозга. Чаще всего при острых лейкозах и агрессивных неходжкинских лимфомах.
Опухолевые клетки могут метастазировать в головной мозг гематогенно или путем инвазии вдоль нервных корешков и сосудов. Метастазировать с током ликвора свойственно для медуллобластом, анапластических эпендимом, глиобластом, пинеобластом и гермином, а также для опухолей легкого, молочной железы, желудка, меланомы. Подавляющее большинство внутричерепных метастазов у детей лептоменингеального распространения выявляются при первичных опухолях ЦНС, например, таких как примитивные нейроэктодермальные опухоли.
Метастатические раковые клетки при меланоме. Фото: National Cancer Institute / Unsplash
Пациент паллиативного профиля может находиться под патронажем выездной службы или находиться в стационаре/хосписе с уже подтверждённым неопластическим поражением ЦНС на специализированном этапе лечения, о чем будет подтверждение в медицинской документации. Но клиническая картина неопластических поражений ЦНС может развиться у онкологических пациентов на фоне прогрессирования в конце жизни на этапе паллиативной помощи или у пациентов паллиативного профиля по неонкологическим заболеваниям без подтвержденного онкологического диагноза, как первое проявление опухолевого процесса, поэтому врачам паллиативной медицинской помощи важно помнить об этом и уметь распознавать неврологические симптомы неопластических процессов в головном мозге и мозговых оболочках.
Клиническая картина может быть различной, обусловлена сочетанием общемозговых и очаговых симптомов, зависит от локализации метастазов, их размеров, степени выраженности перифокального отека. Раздражение оболочек мозга опухолевыми клетками обуславливает возникновение классического менингеального синдрома. Развившееся поражение мозга или мозговых оболочек приводит к тяжёлым нарушениям сознания вплоть до комы, нарастанию внутричерепного давления, гидроцефалии, развитию отёка головного мозга, смещению церебральных структур в направлении большого затылочного отверстия, сдавлению ствола мозга и смерти пациента.
Отличительные неврологические признаки и симптомы неопластических поражений ЦНС
Необходимые диагностические мероприятия
Внешний вид поражений при КТ и МРТ может варьировать от отдельных узловых образований до диффузного лептоменингеального карциноматоза.
Врачи неврологи, работающие в паллиативной практике, вносят незаменимый вклад в клинико-неврологическое обследование пациентов паллиативного профиля с клиническим проявлениями неврологической симптоматики, в дифференциальную диагностику и выбор тактики ведения пациентов. Также опыт врачей офтальмологов, которые могут приходить в паллиативную помощь, может помочь в диагностике застойных дисков зрительных нервов при исследовании глазного дна у пациентов с внутричерепной гипертензией.
*В ГБУЗ “Московский многопрофильный центр паллиативной помощи ДЗМ” КТ, МРТ и исследование ликвора не производятся. В случае необходимости пациенты переводятся в специализированную клинику «ГБУЗ «ГКБ им. братьев Бахрушиных ДЗМ», где пациентам выполняются диагностические мероприятия для решения вопроса о дальнейшей тактике ведения пациента.
Прогноз и лечение
Средняя выживаемость пациентов паллиативного профиля после постановки диагноза неопластического поражения ЦНС составляет около месяца при отсутствии лечения и около 2 месяцев при симптоматической терапии стероидами. Более половины всех случаев смерти пациентов обусловлены не метастазами как таковыми, а последствиями системной опухолевой прогрессии. Основное лечение направлено на поддержание организма с использованием противосудорожных препаратов, антикоагулянтов, глюкокортикоидов. Глюкокортикоидные гормоны занимают важное место в терапии пациентов, положительно влияют на продолжительность жизни, уменьшают отек головного мозга, уменьшают внутричерепное давление, устраняют неврологические симптомы.
Онкологическая помощь носит паллиативный характер и ставит перед собой задачи максимально сократить размеры имеющихся опухолевых проявлений, устранение симптомов, связанных с патологическим процессом, и улучшение качества жизни пациентов.
Также назначается обезболивающая терапия, как правило, наркотическими анальгетиками.
В практике врача паллиативной помощи могут встречаться пациенты с раком молочной железы или гематологическими злокачественными новообразованиями, которым по тем или иным причинам не проводилась потенциально эффективная химиотерапия. Необходимо помнить, что такие пациенты имеют вероятность получить регрессию опухолевых проявлений в ЦНС, если им назначить противоопухолевое лечение. Напротив, у пациентов с другими видами рака (например, легкого, меланома) обычно крайне неблагоприятный прогноз (1-4 месяца) с лечением или без него. Варианты лечения включают паллиативную химиотерапию, облучение или их комбинацию. Интратекальное введение (2 раза в неделю до полной санации ликвора) химиопрепаратов (метотрексат, цитарабин) и глюкокортикоидов показано при нейролейкемии, связанной с прогрессированием онкогематологических заболеваний. Только при мультидисциплинарном подходе и принятии решений с пациентом и его близкими возможно решение вопроса о выборе тактики ведения пациента.
Психологическая помощь
Психологическая помощь является крайне важной для пациентов с опухолевыми проявлениями в головном мозге, так как пациенты часто страдают от переменчивого настроения, повышенной тревожности, выраженных нарушений когнитивной функции. В психологической помощи нуждаются и родственники пациентов. Поэтому необходимы консультации психотерапевта не только для пациентов, но и для их близких. Помощь включает консультации психотерапевта, подбор седативных средств, транквилизаторов, антидепрессантов и снотворных препаратов.
Резюме
Для многих пациентов паллиативного профиля неопластические проявления в ЦНС представляют собой предтерминальный диагноз, при котором, как правило, противоопухолевая терапия не требуется. Установление диагноза у таких пациентов может быть важно для прогнозирования неврологических проблем, которые могут развиться (например, судороги, головная боль, корешковые боли). Решение о том, следует ли начинать противоопухолевое лечение, должно приниматься после консультации с радиологом и онкологом, и правильное паллиативное лечение способно привести к временной частичной ремиссии, продлить жизнь пациентов на 2-3 месяца. Внимание врачей паллиативной помощи должно быть направлено на коррекцию симптомов с целью улучшения качества жизни пациентов.
Коммуникация с пациентом и его близкими в принятии непростых решений о тактике ведения пациента является важным аспектом, позволяющим принимать решение о необходимости паллиативной противоопухолевой терапии вместе с пациентом и его близкими.
Своевременная преемственность между специализированной помощью и паллиативным этапом лечения пациентов с неопластическими поражениями ЦНС, взаимодействие врачей паллиативной практики с онкологами, радиологами для принятия правильного взвешенного решения о тактике ведения каждого конкретного пациента является залогом качественной жизни пациентов на паллиативном этапе.
Литература:
Материал подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.
Что такое рецидив неопластического процесса
В настоящей статье представлена актуальность и краткое понимание основных факторов, ответственных за клеточную пролиферацию и механизмы развития внутрипеченочного холангиоцеллюлярного рака. Освещены современные вопросы диагностики и лечения этого заболевания.
В настоящей статье представлена актуальность и краткое понимание основных факторов, ответственных за клеточную пролиферацию и механизмы развития внутрипеченочного холангиоцеллюлярного рака. Освещены современные вопросы диагностики и лечения этого заболевания.
В патогенезе нарушения клеточной пролиферации при ХЦР играют роль следующие молекулярные факторы: рецептор эпидермального фактора роста (epidermal growth factor receptor (EGFR)), RAS/митоген-активированная протеинкиназа (RAS/mitogen-activated protein kinase (MAPK)), интерлейкин-6 (IL-6) и рекомбинантный белок человека met proto-oncogene (hepatocyte growth factor receptor, MET). В процессе развития ХЦР важную роль играют генетические механизмы, вызывающие безграничную репликационную активность (активация теломеразы обратной транскриптазы (telomerase reverse transcriptase (TERT)), уклонение от апоптоза (циклооксигеназа-2 (COX-2), белки BCL-2), неоангиогенез (сосудистый эндотелиальный фактор роста (VEGF) и ангиопоэтин-2), инвазию и метастазирование (гиперэкспрессия матричных металлопротеиназ и подавление белка E-cadherin) [23].
По макроскопическим характеристикам различают узловую, перипротоковую инфильтративную, внутрипротоковую и смешанную узловую с перипротоковой инфильтрацией формы (Рис. 1). Узловая форма характеризуется образованием узла, хорошо отграниченного от окружающей паренхимы, чаще всего при этой форме ХЦР возникают внутрипеченочные метастазы. Перипротоковая инфильтративная ХЦК растет в паренхиме печени по ходу портальных триад, часто метастазирует в лимфатические узлы ворот печени. Внутрипротоковая инфильтративная форма имеет хороший прогноз, однако встречается редко. Узловую с перипротоковой инфильтрацией (смешанный тип роста) относят к агрессивным формам ХЦК, сопровождающуюся низкой продолжительностью жизни, эта форма редко встречается в Европе [29].
Специфических симптомов при внутрипеченочной холангиокарциноме нет. В большинстве случаев клинические проявления отмечаются при запущенных стадиях опухоли, когда в процесс вовлекаются желчные протоки, при этом появляются боли в правом подреберье, кожный зуд, желтуха, а также общая симптоматика (общая слабость, снижение веса, ухудшение аппетита) [29].
К симптомам внутрипеченочного ХЦР, выявляемым при КТ и УЗИ, можно отнести расширение периферических желчных протоков, а также слабое накопление стромой опухоли контрастного препарата в отсроченную фазу. Специфических серологических маркеров ХЦР в настоящее время не существует. Диагноз устанавливается на основании исключения ГЦР и метастатических опухолей (анамнез, данные лучевых методов обследования). В серологической диагностике на вероятный диагноз ХЦР указывает повышение СЕА и СА 19-9. Окончательной является гистологическая диагностика, как правило, с применением иммуногистохимии (ИГХ). Основная панель ИГХ-маркеров включает CK7, CK20, CDX-2, TTF-1, ER, PR, BRST-2 и PSA, которая позволяет исключить метастазы первичного рака толстой кишки, легких, молочных желез и простаты. Внутрипеченочный ХЦР проявляет наиболее сильное окрашивание на CK7 и СK19, отрицателен или слабо положителен на CK20 и практически всегда отрицателен на другие маркеры [20]. Определение уровня CA 19-9 может помочь в диагностике ХЦР, однако чувствительность и специфичность метода составляют 62% и 63%, соответственно. Повышенный уровень CA 19-9 также выявляется у пациентов с доброкачественными заболеваниями, такими как бактериальный холангит или холедохолитиаз. Тем не менее, очень высокие уровни CA 19-9 (более 1000 Ед/мл) в ряде исследований связаны с метастазами ХЦР. Таким образом, этот анализ может быть использован при определении стадии заболевания [19].
Лечебная тактика зависит от стадии заболевания по TNM. Стадирование ХЦР основано на таких прогностических характеристиках, как количество узлов, наличие сосудистой инвазии, прорастание опухоли за пределы печени и вовлечение желчных протоков NCCN Guidelines (Version2.2016) (Табл. 1–5).
Таблица 1. Количество узлов (T)
Таблица 2. Региональные лимфатические узлы (N)
| Nx | Региональные лимфатические узлы не поддаются оценке |
| N0 | Нет метастазов в региональные лимфатические узлы |
| N1 | Имеются метастазы в региональные лимфатические узлы |
Таблица 3. Отдаленные метастазы (M)
Таблица 4. Распределение ХЦР по стадиям
| 0 | Tis | N0 | M0 |
| I | T1 | N0 | M0 |
| II | T2 | N0 | M0 |
| III | T3 | N0 | M0 |
| IVA | T4 Любое T | N0 N1 | M0 M0 |
| IVB | Любое T | Любое N | M1 |
Таблица 5. Степень дифференцировки (G)
| G1 | Высоко дифференцированная |
| G2 | Средняя степень дифференцировки |
| G3 | Низкая степень дифференцировки |
| G4 | Недифференцированная |
Стандарты ведения пациентов с внутрипеченочным ХЦР со степенью доказательности 2A также отражены в NCCNGuidelines (Version2. 2016). Резекция печени показана при резектабельных формах [5, 9]. При малом объеме остатка печени или ее функциональной недостаточности проводится портоэмболизация [18, 28].
Обширные резекции печени желательно выполнять при снижении уровня билирубина ниже 34 мкмоль/л (