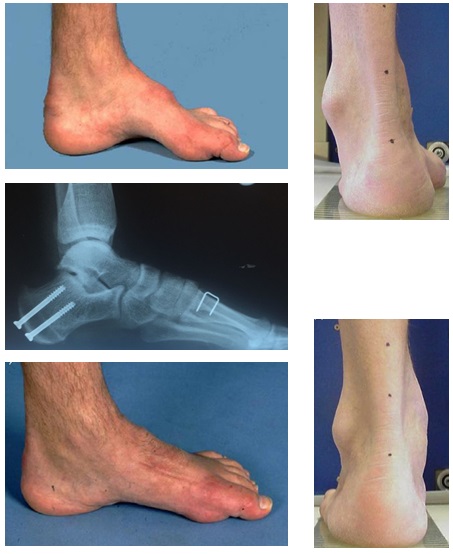
Что такое высокий подъем стопы
Что означает и как определить высокий подъем стопы?
Высокий подъем – это когда не каждая обувь налезет. Крутой подъем смотрится очень красиво, ведь стопа не плоская лепешка, с крутым изгибом. Особенно хорошо на ножке смотрятся туфли или босоножки, а с сапогами гораздо сложнее.
Такое строение бывает у крупных, полных людей, им намного сложнее выбрать туфли. Все сапоги должны быть намного шире обычных в щиколотке, колодка удобной, иначе шаг будет сопровождаться болью, ножки буквально скручивает. Нельзя таким людям носить постоянно и обувь на плоской подошве, так как возникает плоскостопие.
Высокий подъем стопы — что это такое, его недостатки
Считается, что такое строение стопы принято в балете. Сильно поднятая верх стопа от пальцев до щиколотки. Нога не ложится полностью в туфлю, упор идет на пятку и пальчики. Когда ножка устает, то ее начинает скручивать от боли.
Недостатки в том, что нога не входит в туфли и сапоги, она буквально упирается в верхнюю часть из-за неестественно высокого расположения ступни. На каблуках ходить тяжело. Выручают босоножки на платформе, не очень красиво, но ступня плотно ложится на всю длину и не устает.
Плюс высокого подъема:
Все это хорошо только в том случае, если нашли свою пару туфель. Узкая обувь в обхвате у высокого подъема давит, не входит. К сожалению, производитель шьет ботинки, отталкиваясь от нормального подъема стопы, и купить удобную вещь нельзя.
Низкий подъем стопы
Если обувь для ног с высоким подъемом широкая, то для низкого подъема она узкая. Людям с такой проблемой нужно носить обувь на низком каблуке. Отличную фиксацию обеспечат ботиночки на завязках. Можно носить обувь на среднем каблуке с правильно подобранной колодкой.
Для удобства ходьбы нужно покупать обувь на шнуровке, застежках, чтобы она хорошо держалась на ноге, пальцы не вылетали из босоножек. При желании можно сшить модель на заказ.
Профилактика боли:
Как определить тип свода стопы?
Для того чтобы определить свод стопы нужно пройти тест. Намочить стопу в воде и поставить на сухой лист бумаги. Для теста лучше брать чистую бумагу, чтобы было понятно.
Какие виды стопы бывают:
Как устранить дефект?
Высокий свод стопы устранить нельзя, а вот плоскостопие исправить легко. В детском возрасте этому поможет гимнастика и массаж, а во взрослом специальные стельки, которые надо носить с обувью.
Правила подбора обуви для высокого подъема стопы
Чтобы мышцы не уставали, придется поискать удачную пару. Выручат в основном туфли от известных брендов, спортивная обувь, благо она прекрасно садится по ноге.
Высокий подъем для сапог характерен для Украины и России, а вот итальянские модели чаще рассчитаны на низкий подъем стопы, поэтому сложно найти удобную пару.
Нельзя носить лодочки, сапоги чулки, туфли с ремнями, так как появляются неприятные ощущения. Можно туфли на танкетке, шпильки, ботинки с эластичным покрытием сверху.
Как правильно выбрать удобную пару:
Высокий подъем стопы хоть и смотрится очень красиво, но часто доставляет массу неудобств. Сложно выбрать подходящую обувь. Часто сапоги или ботильоны из-за высокого подъема приходится брать на размер два больше, так как они давят или нога просто не лезет.
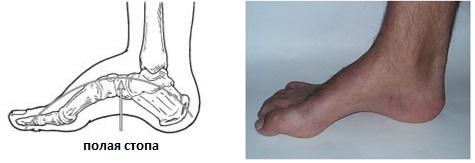
Полая стопа
Заболевания
Операции и манипуляции
Истории пациентов
Полая стопа
Что такое полая стопа?
Полая стопа характеризуется высоким подъёмом и высоким сводом, что приводит к неправильному распределению нагрузки, болям, нестабильности. Чаще всего полая стопа связана с неврологическими расстройствами, может встречаться в любом возрасте и затрагивать одну или обе стопы. Одной из наиболее часто встречаемых наследственных причин полой стопы является болезнь Шарко Мари Тута.
Причины полой стопы.
Чаще всего формирование полой стопы связано с неврологическим заболеванием, такими как: церебральный паралич, болезнь Шарко Мари Тута, полиомиелит, мышечная дистрофия, последствия инсульта, спина бифида. Но в ряде случаев встречается изолированная полая стопа как вариант наследственной структурной аномалии. Правильная диагностика является важным моментом, так как позволяет прогнозировать течение заболевания и прогноз. В случае если деформация является следствием неврологического расстройства, она будет неуклонно прогрессировать. Если же полая стопа является изолированной структурной аномалией она, как правило, не прогрессирует.
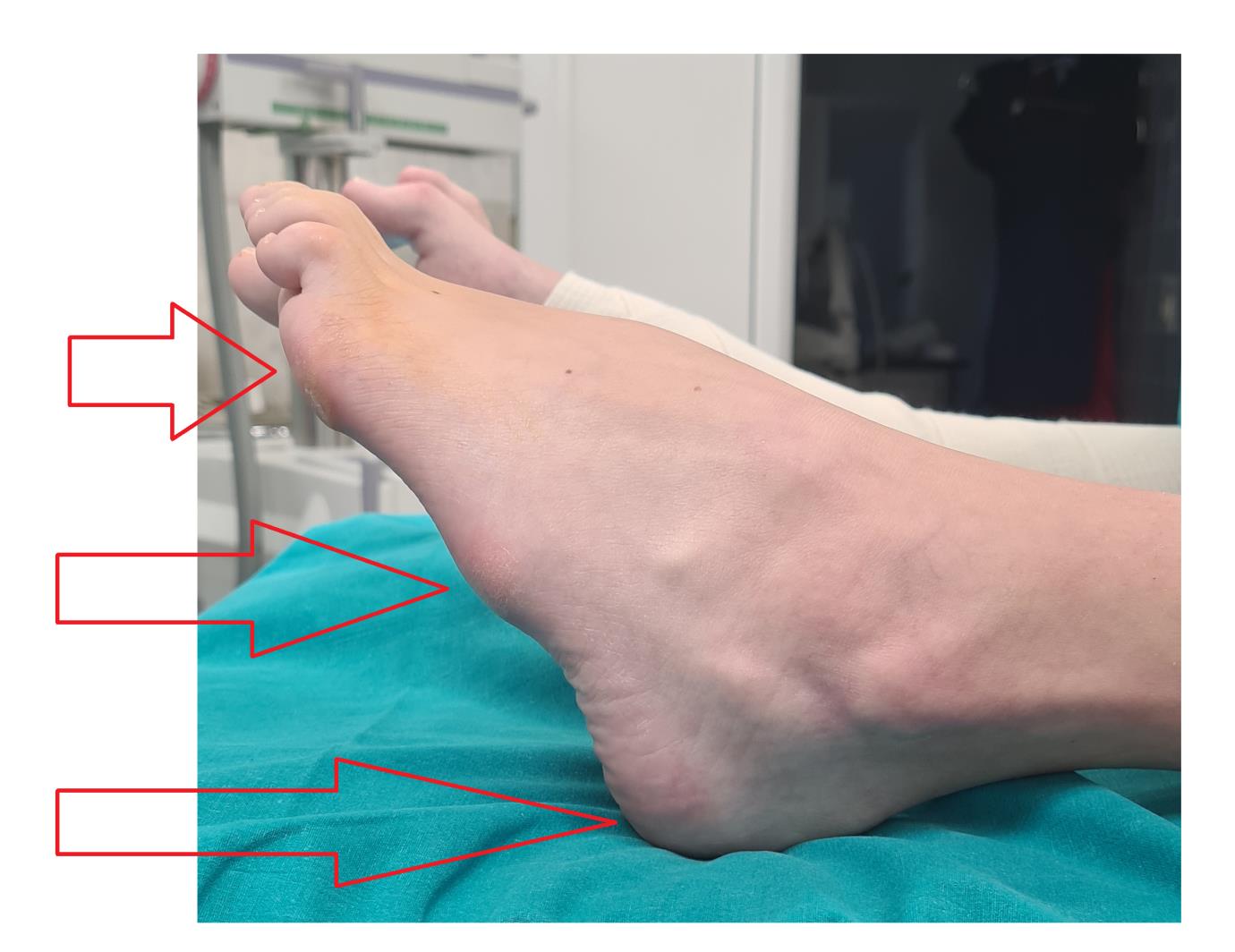
Симптомы полой стопы.
Свод и подъём при полой стопе более выражены чем в норме. Помимо высокого свода и подъёма могут наличествовать следующие признаки:
-молоткообразная или когтевидная деформация пальцев.
-атипичное расположение мозолей (гиперкератоза) на пальцах и стопе вследствие неправильного перераспределения нагрузки.
-боль в стопе в положении стоя и при ходьбе, более выраженная по наружной стороне стопы.
-нестабильность в голеностопном суставе, связанная прежде всего с варусным наклоном пяточной кости.
Некоторые люди с полой стопой могут страдать от так называемой «отвисающей стопы», из-за слабости мышц голени и нарушения мышечного баланса. Это всегда свидетельствует о неврологической причине полой стопы.
Диагностика полой стопы.
Диагностика полой стопы всегда начинается с тщательного сбора семейного анамнеза. Осмотр стопы должен производить специалист по хирургии стопы и голеностопного сустава и квалифицированный невропатолог. При осмотре отмечают изменения свода стопы, наличие мозолей в нетипичных местах, молоткообразную и когтевидную деформацию пальцев. Далее оценивают силу всех групп мышц голени и стопы, паттерн ходьбы, координацию. В ряде случаев требуется рентгенография стоп, полный неврологический осмотр, ЭМГ, консультация генетика.
Консервативное лечение полой стопы.
— Индивидуальные ортопедические стельки позволяют эффективно перераспределить нагрузку на стопу и значительно увеличить устойчивость, предотвращая травмы и уменьшая боль от физической нагрузки.
— Модификация обуви. Использование обуви с высоким плотным голенищем и небольшого каблука расширяющегося книзу позволяют дополнительно стабилизировать голеностопный сустав и стопу.
— Ношение ортопедических бандажей (брейсов, ортезов) типа AFO позволяет эффективно стабилизировать голеностопный сустав и бороться с симптомами «отвисающей стопы».
Когда нужно оперировать полую стопу?
В случае если консервативные меры оказываются неэффективными в борьбе с болью и нестабильностью причиняемыми полой стопой встаёт вопрос о хирургической коррекции деформации. Специалист по хирургии стопы и голеностопного сустава выберет необходимые вмешательства в каждом конкретном случае. В случае если полая стопа формируется на фоне неврологического расстройства, велика вероятность повторных вмешательств.
Оперативное лечение полой стопы.
Основной целью хирургического вмешательства является устранение боли и улучшения функции опоры и ходьбы за счёт нескольких возможных процедур включающих в себя транспозицию сухожилий, пластику сухожилий, корригирующие остеотомии и в ряде случаев артродез.
Хирургическое вмешательство применяется только в случае когда деформация приводит к болям, мышечной слабости и мышечным контрактурам, нарушая нормальную биомеханику ходьбы. В случае если вы встретили пациента с полой стопой который не предъявляет никаких жалоб, не надо торопиться его оперировать.
Вмешательство на мягких тканях.
Формирование полой стопы связано со слабостью передней большеберцовой и короткой малоберцовой мышц, укорочением подошвенного апоневроза и ахиллова сухожилия.
Таким образом оперативная коррекция деформации всегда требует вмешательства на мягких тканях для восстановления сухожильно-мышечного баланса.
Выполняется релиз плантарной фасции (подошвенного апоневроза).
Транспозиция сухожилия задней большеберцовой мышцы на тыльную поверхнсоть стопы, для усиления передней большеберцовой мышцы. Также выполняется транспозиция сухожилия длинной малоберцовой мышцы на место прикрепления короткой малоберцовой мышцы или их тенодез для усиления эверсии стопы.
Производится удлинение ахиллова сухожилия, которое можно выполнить миниинвазивно из кожных проколов.
Операции на костях.
В случае если деформация эластичная (отрицательный тест Колмана) выполняется тыльная клиновидная остеотомия основания 1 плюсневой кости.
В случае ригидной варусной деформации пяточной кости (положительный тест Колмана) выполняется её вальгизирующая остеотомия. Всегда выполняется в комбинации с вышеуказанными вмешательствами на мягких тканях и остеотомией основания 1 плюсневой кости.
В случае грубой ригидной деформации может потребоваться выполнение тройного артродеза.
Хирургическое лечение молоткообразной деформации пальцев в составе полой стопы.
Слабость тыльного сгибания стопы компенсируется за счёт избыточной работы разгибателей пальцев, что в конечном счёте приводит к формированию молоткообразной или когтевидной деформации пальцев.
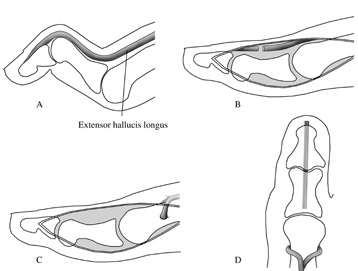
В случае если данная деформация доставляет пациенту дискомфорт, затрудняет подбор обуви, показано оперативное лечение – операция Джонсона (Jones).
Производится транспозиция сухожилия разгибателя на нижнюю треть плюсневой кости, а сам палец фиксируется в разогнутом положении спицей. Это вмешательство позволяет пациенту продолжить использовать разгибатель пальцев для разгибания стопы и устраняет деформацию пальцев.
Реабилитация после оперативной коррекции полой стопы.
Восстановление после оперативного лечение занимает занимает 6-12 недель, это время требуется для сращения остеотомированных фрагментов костей и приростания пересаженных сухожилий. В ряде случаев требуется более длительный срок иммобилизации и ограничения осевой нагрузки. Возможные осложнения оперативного вмешательства стандартные для любой ортопедической операции и включают инфекцию, травму сосудов и нервов, кровотечение, тромбоз, неполная коррекция деформации, несращение остеотомии.
Цель оперативного лечение – получить опороспособную и безболезненную стопу. Учитывая неврологическую причину заболевания полноценная коррекция может быть невозможна, также может потребоваться повторное вмешательство спустя какое-то время после операции из-за прогрессирования основного заболевания.
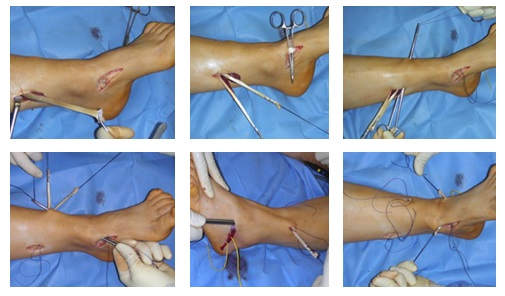
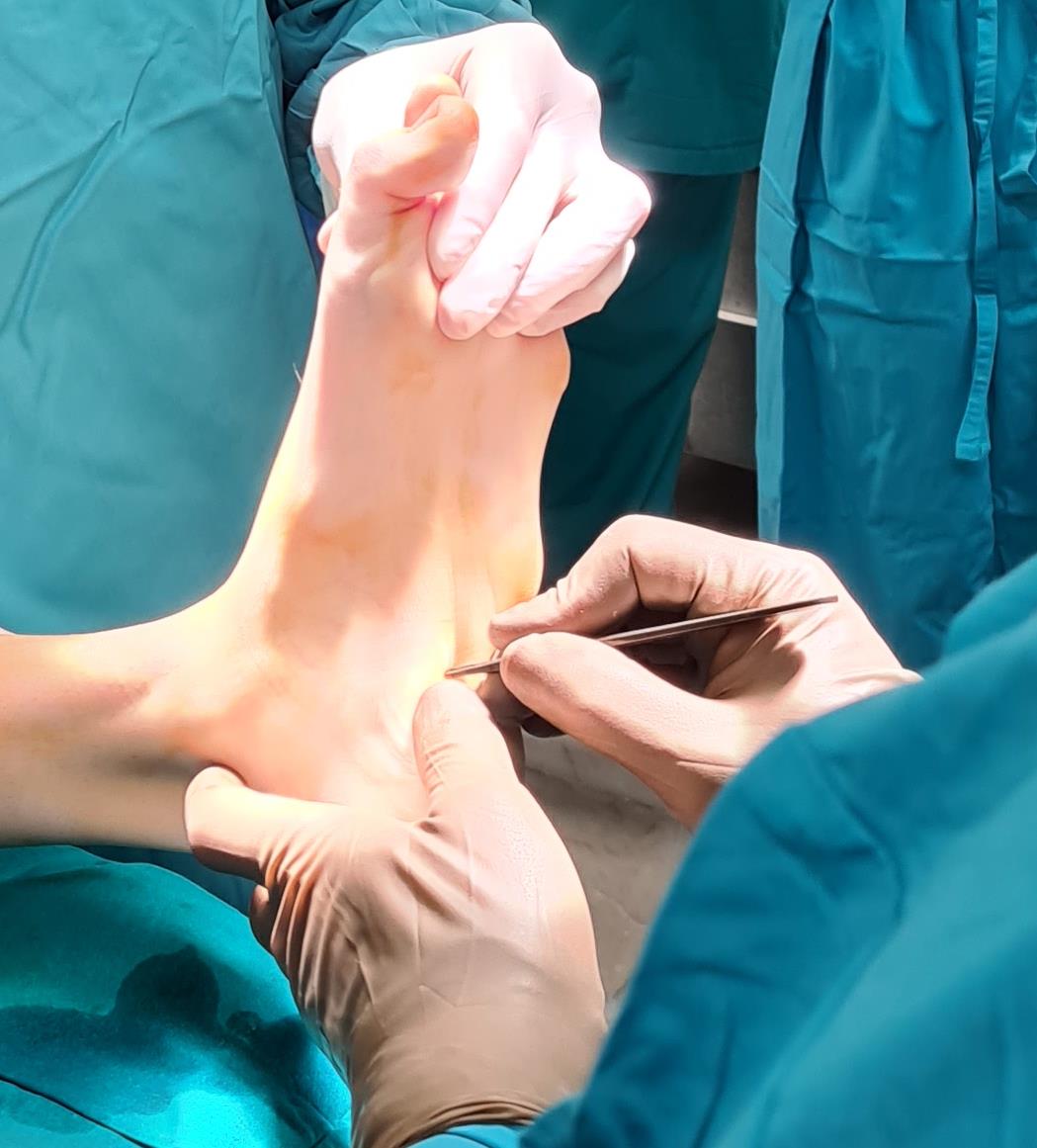
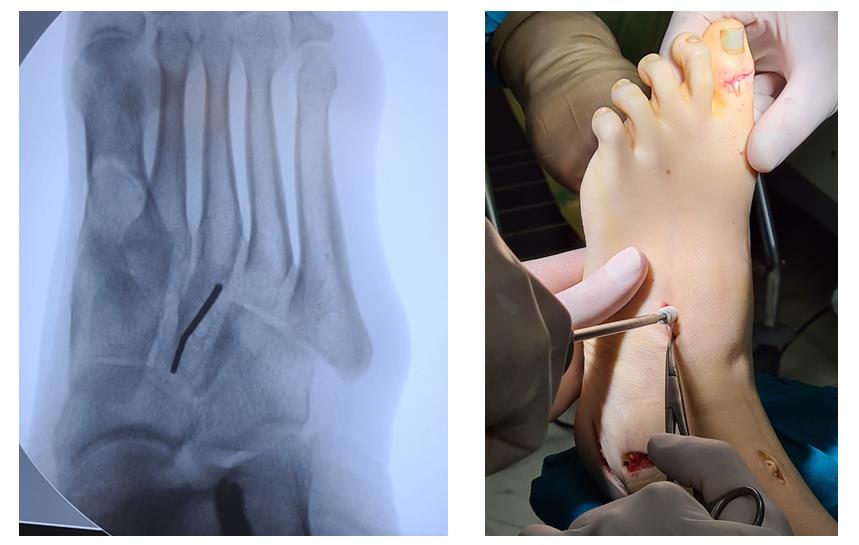
Ниже приведём клинический пример хирургического лечения пациента с полой стопой в нашей клинике.
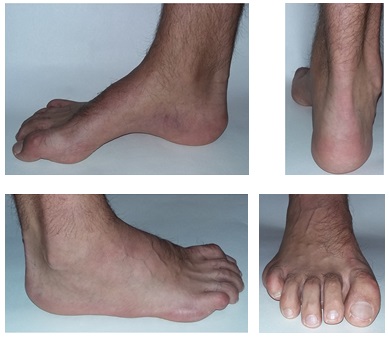
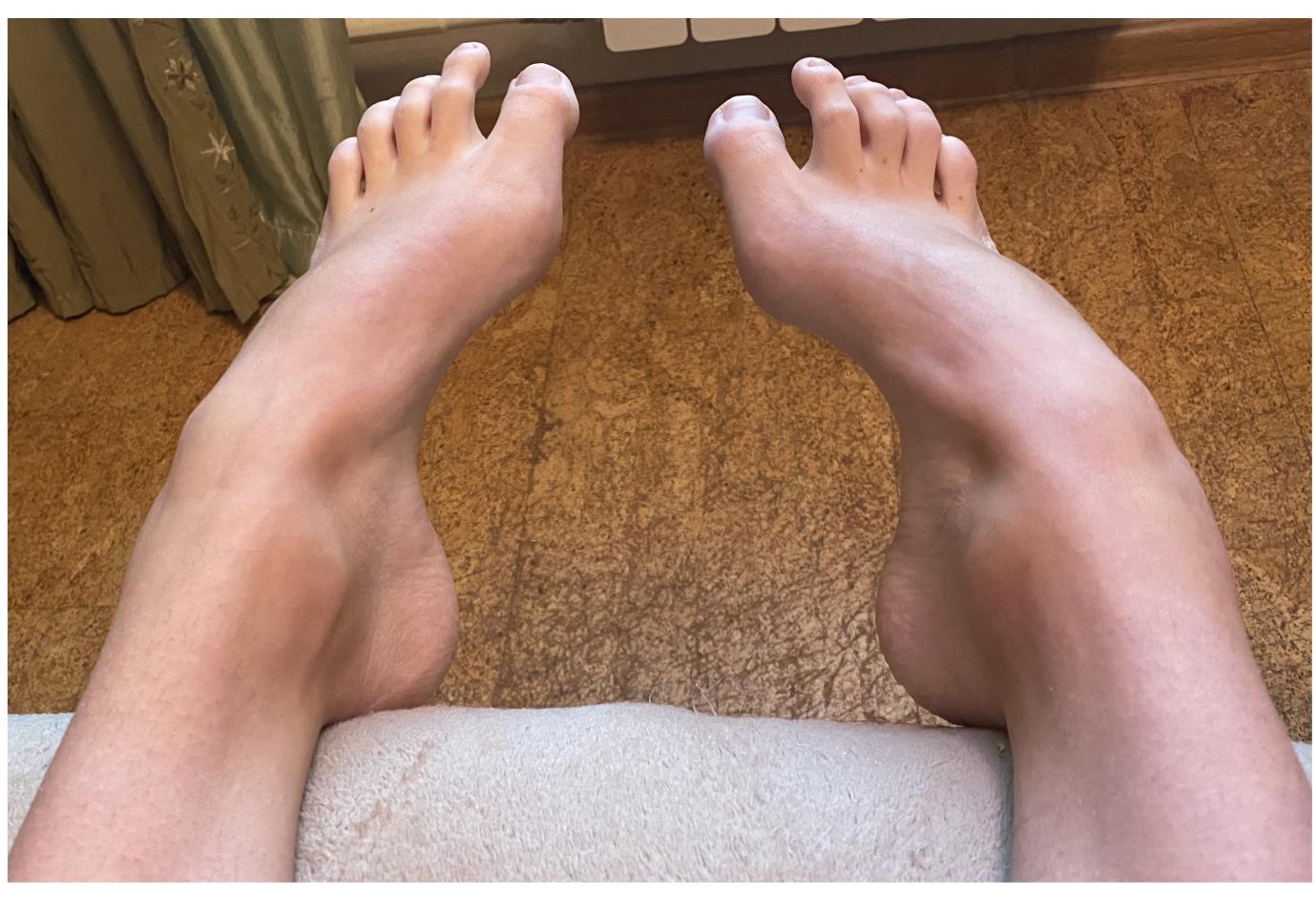
Пациентка Д 22 года, болезнь Шарко Мари Тута.
Выраженная слабость малоберцовых мышц, разгибателя 1 пальца стопы. Нарушение походки, постоянные эпизоды подворачивания левой стопы.
Внешний вид стоп в положении без нагрузки. Из-за выраженной слабости малоберцовых мышц стопа находится в приведённом, супинированном положении. Так же из-за слабости длинного разгибателя большого пальца, первый палец постоянно смотрит вниз. Это сильно мешает пациентам, так как при ходьбе дома босиком, этот палец постоянно цепляется за пол, и в итоге это также приводит к травмам.
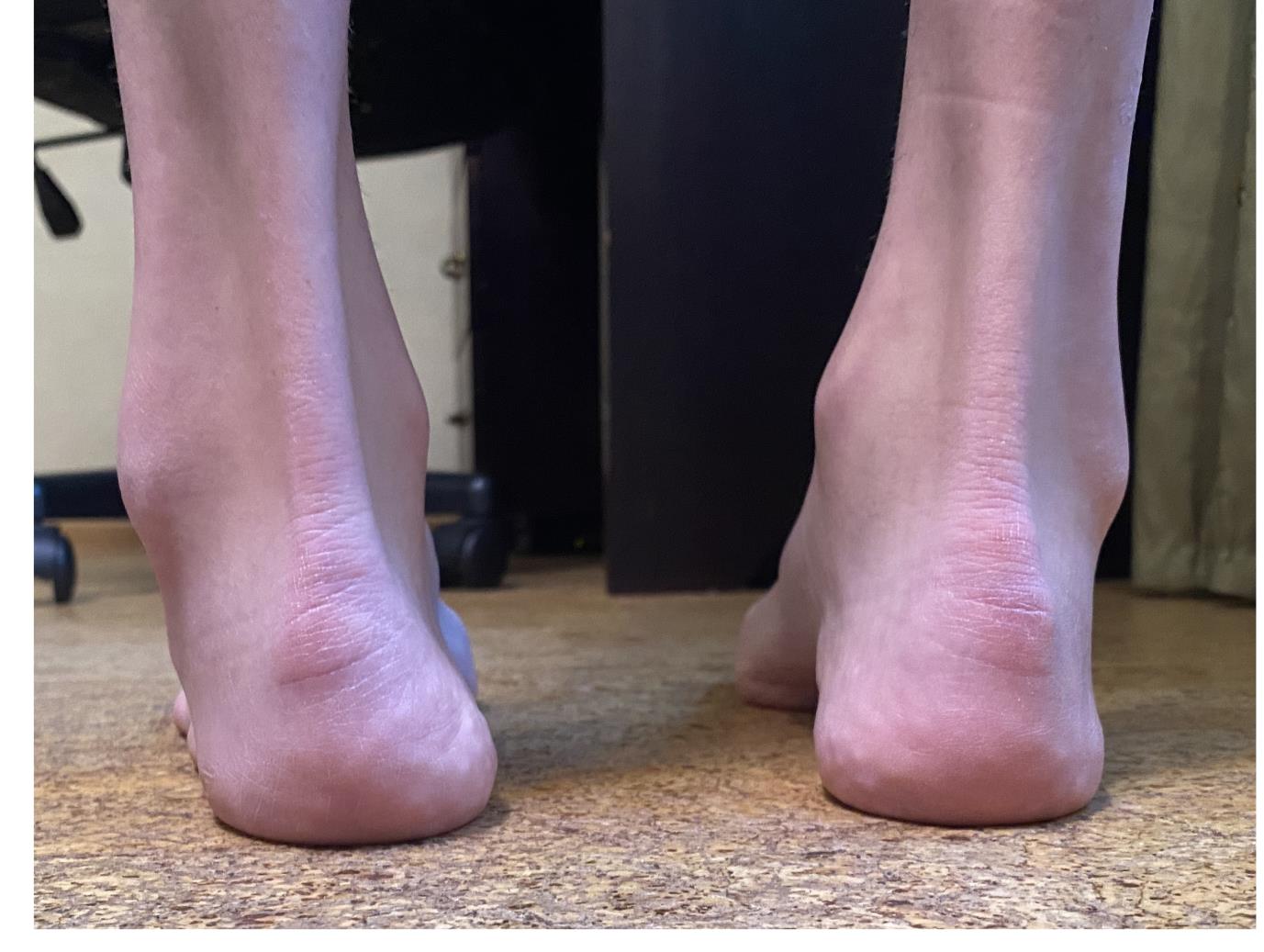
Внешний вид стоп под нагрузкой. Хорошо видно как пятка заваливается вовнутрь в положении стоя. Из-за этого нагрузка идёт практически полностью на внешний край стопы.
Гиперкератозы на подошвенной поверхности стопы в зоне наибольшей нагрузки.
Отсюда и частые эпизоды подворачивания, стопа изначально находится в состоянии подворачивания, вместе с неработающими малоберцовыми мышцами это приводит к постоянным травмам.
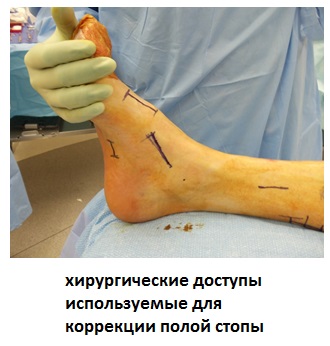
Планируемый объём оперативного вмешательства:
Задачи операции – восстановить нормальную анатомическую позицию пяточной и плюсневых костей для восстановления опороспособности, восстановление возможности тыльного сгибания стопы, устранение избыточного подошвенного сгибания 1 пальца стопы.
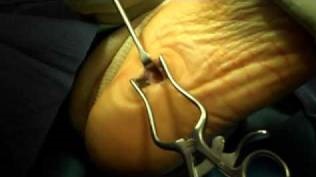
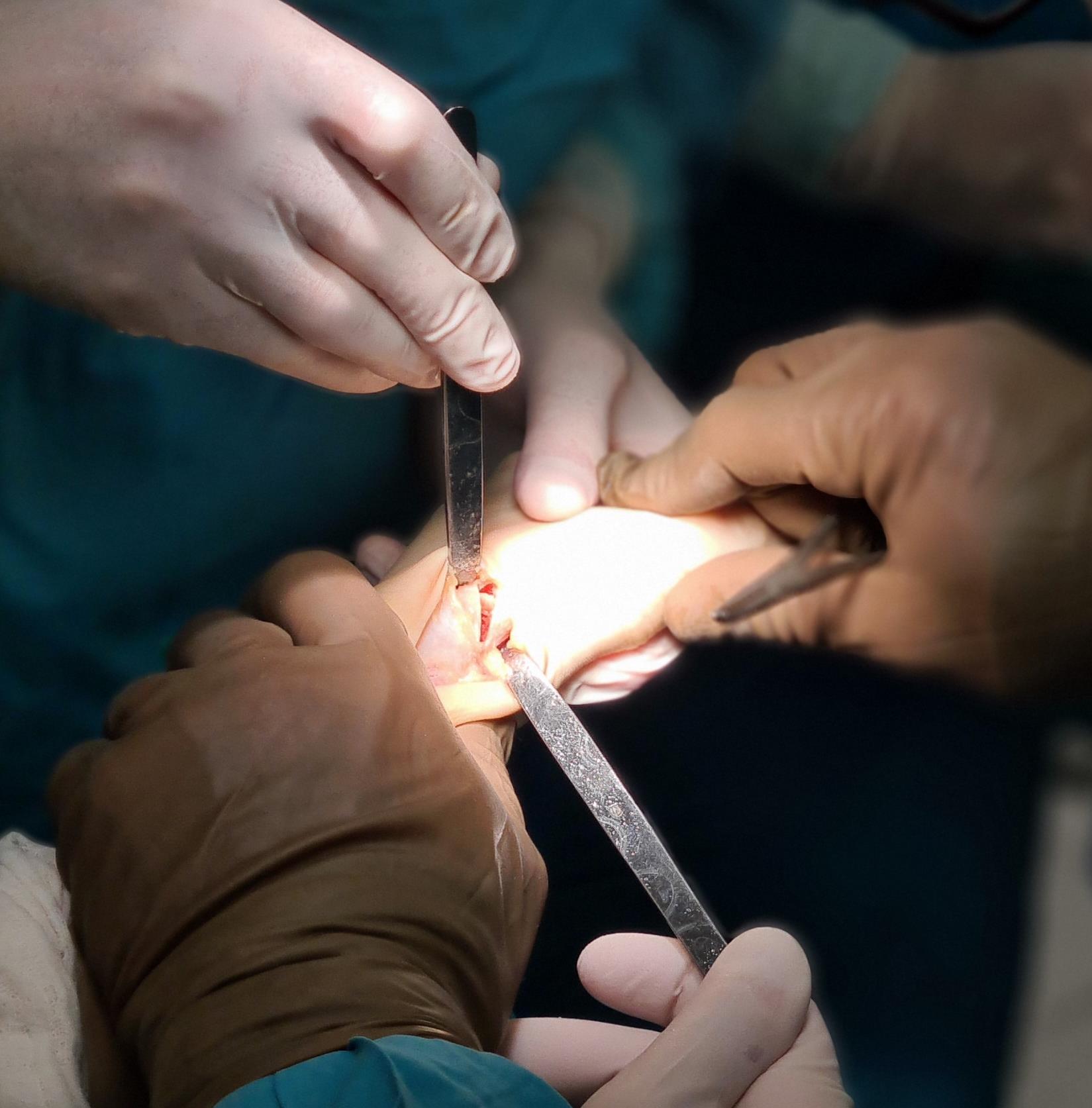
Этап 1. Релиз подошвенного апоневроза, через небольшой прокол кожи.
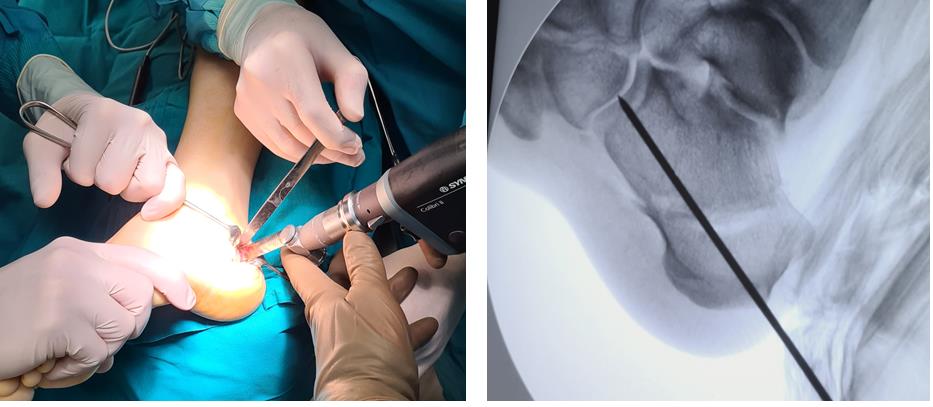
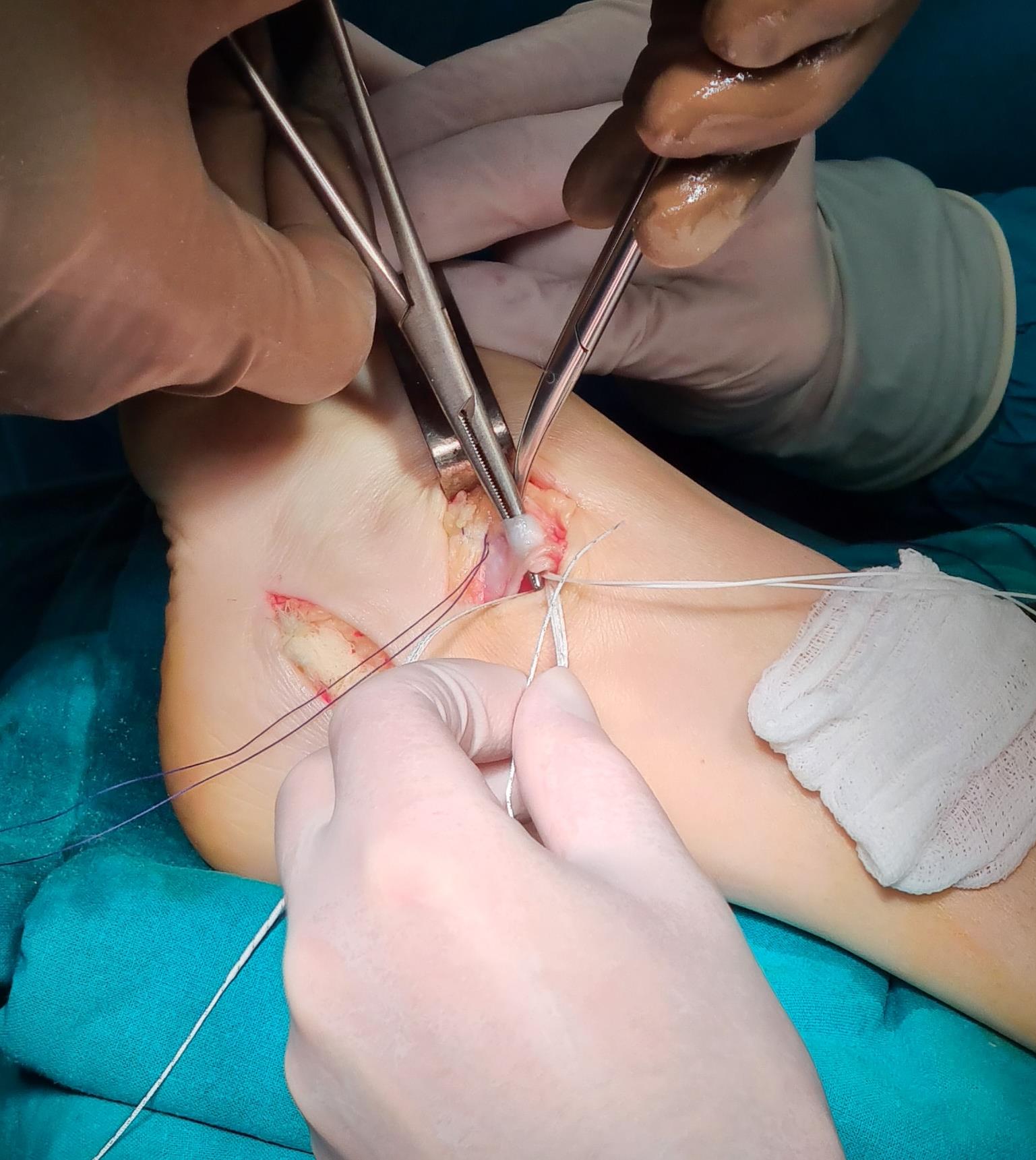
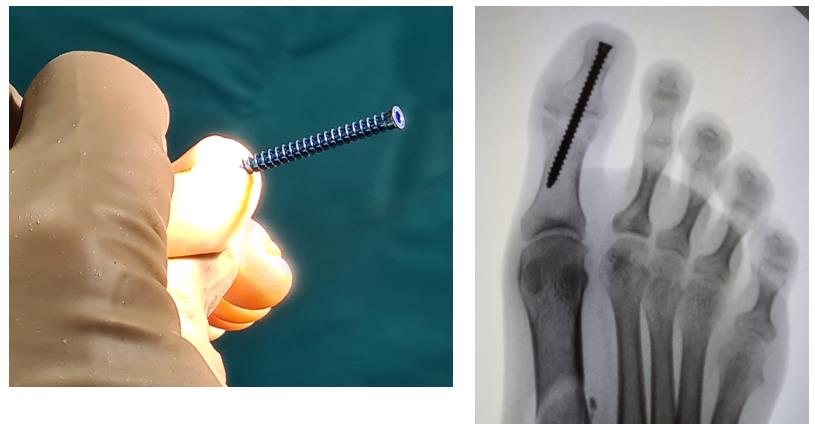
Этап 2, остеотомия пяточной кости, с целью смещения пяточного бугра кнаружи, для восстановления нормальной опороспособности. Остеотомия фиксируется винтом 7,5 мм.
Следующий этап №3. Подготовка сухожилия передней большеберцовой мышцы для транспозиции – пересадки на новое место. Для этого можно использовать 1\2 сухожилия. Забор аутотрансплантата производится малоинвазивно из двух небольших доступов, первый в месте крепления, второй на уровне нижней трети голени. Разделение сухожилия вдоль производится вслепую при помощи петли нити.
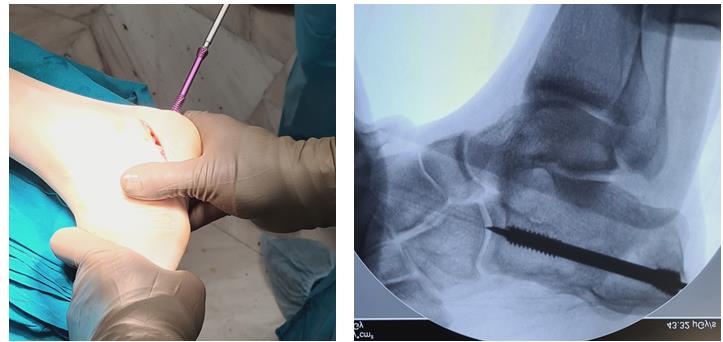
Этап 4, клиновидная остеотомия первой плюсневой кости, для того чтобы поднять её головку.
Остеотомия не фиксируется, так как при её выполнении сохраняется кортикальная пластинка по подошвенной стороне кости, и потом при нагрузке в гипсе кость поднимается настолько, насколько того требует нагрузка.
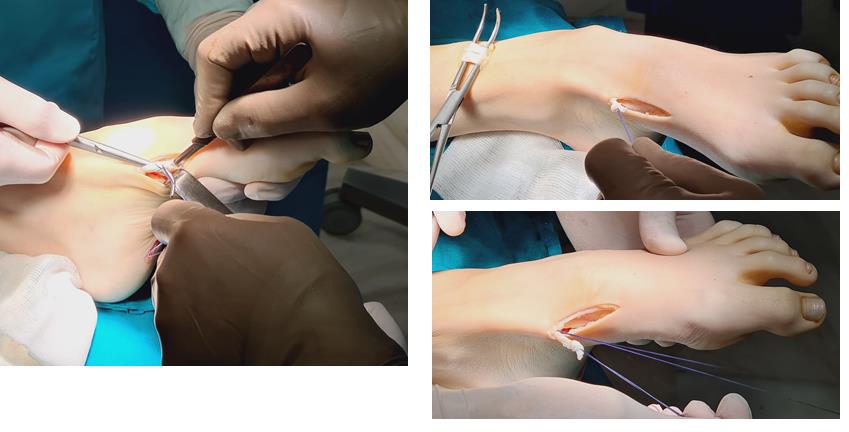
Этап 5, выполняется пластика латерального связочного комплекса с аугментацией синтетическим трансплантатом internal brace Arthrex. Фиксация высокопрочной ленты производится внутри таранной и малоберцовой кости при помощи специальных безузловых якорных фиксаторов – SwiveLock. Сосбтвенные ткани (остатки передней таранно-малоберцовой связки, удерживатель разгибателей) также натягиваются и прошиваются для дополнительного укрепления конструкции.
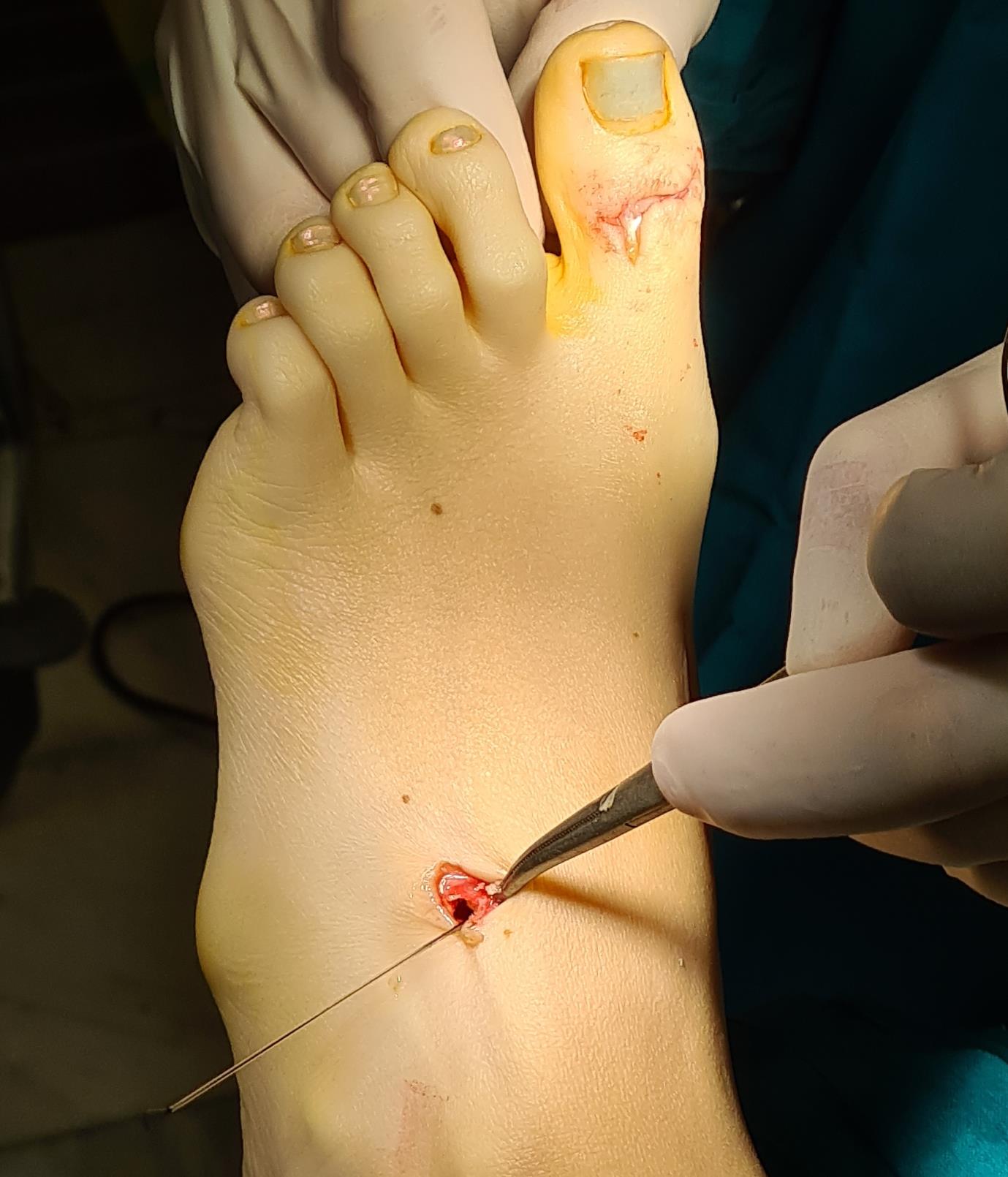
Этап 6, артродез межфалангового сустава 1го пальца. Дополнительно можно проивести транспозицию сухожилия разгибателя 2 пальца на 1 палец.
Завершающий, и, пожалуй, самый важный этап – транспозиция 1\2 сухожилия передней большеберцовой мышцы на латеральную клиновидную кость. Без этого все остальные этапы не имели бы особого смысла, так как стопа всё равно осталась бы «отвисающей».
Фиксация сухожилия в костном канале производится при помощи интерферентного винта.
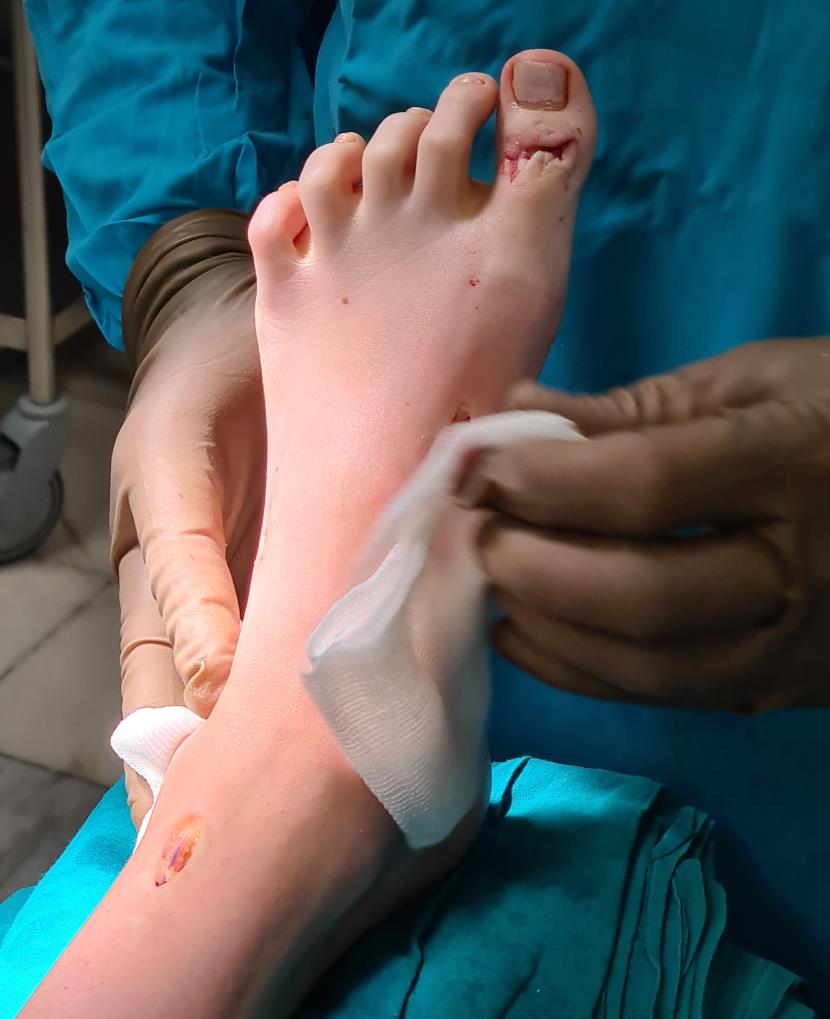
После выполнения всех этапов операции мы получаем опороспособную и максимально функциональную в случае болезни Шарко-Мари-Тута стопу. При этом замыкается только один сустав, да тот – межфаланговый. Это позволяет сохранить большой объём движений и свободы для последующих рекоснтрукций в том случае если они понадобятся.
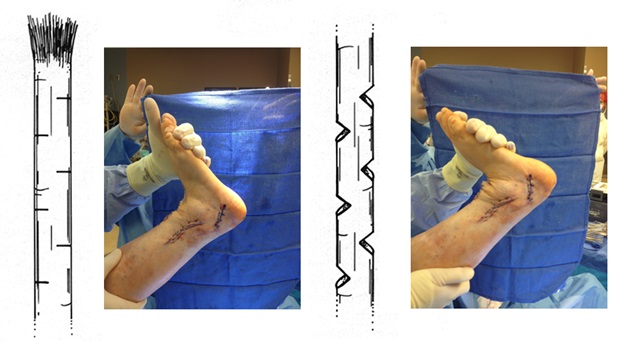
Операция технически сложная, многокомпонентная, требующая точного знания топографической анатомии и биомеханики стопы. После операции на срок до 6 недель накладывается гипсовая повязка. Через 3 недели после операции разрешается осевая нагрузка в гипсе. Через 6 недель повязка заменяется на полужёсткий ортез с боковой поддержкой, который используется в течение последующего реабилитационного периода ещё 6 недель. В это время пациент активно занимается разработкой амплитуды движений, и тренировкой тыльного сгибания стопы.
Никифоров Дмитрий Александрович
Хирургия стопы и голеностопного сустава, коррекция деформаций конечностей, эндопротезирование суставов, артроскопическая хирургия, спортивная травма.
Хроническая боль в передней части стопы
Автор статьи
Здравствуйте. Меня зовут Алексеев Михаил Иванович, я врач-травматолог ортопед, и в клинике я занимаюсь лечением проблем хирургии стопы. Сегодня я хотел бы с вами поговорить о хронической боли в переднем отделе стопы, или, как это называется, метатарзалгии. Что это такое? Очень часто беспокоит пациентов боль в переднем отделе стопы. С чем она может быть связана? Боль в переднем отеле стопы может возникать при разных ситуациях. Это проявление поперечного плоскостопия. Что это такое? Чтобы вам было понятно, я обращусь к муляжу. Вот это у нас стопа. Муляж выполнен уже не совсем здоровой стопы, это стопа больная, деформированная. Но чтобы было всем понятно, у нас у стопы имеется 3 свода. Это продольный свод, если мы посмотрим все сбоку – это продольное плоскостопие. Это латеральный свод стопы, который у нас вот здесь. И то, о чем я говорил – поперечное плоскостопие – это продольный свод. То есть, если посмотреть на стопу отсюда, мы будем иметь вот такую арочку. То есть, это поперечный свод, который позволяет нам плавно передвигаться, и вся нагрузка при этом ложится на 1 и 5 плюсневую кость. А 2,3 и 4 в процессе опоры не нагружаются.
При патологии у нас ситуация меняется, стопа приобретает другую форму. Это обратная арка, и у нас вместо арки, направленной к тылу, идет арка, направленная в эту сторону. И поэтому мы вынуждены ходить на малых плюсневых костях. Из-за этого возникает хроническая перегрузка и хроническая боль. Хроническая боль в переднем отделе стопы может появляться в результате развития патологии нервов, так называемая формирующаяся невринома. На стопе невринома Мортана – может быть вы слышали, очень много сейчас о ней говорят, пишут – это также связано с хронической перегрузкой. В результате хронической перегрузки у нас в межплюсневых промежутках, это между вторым и третьим пальцем, то есть, в плюсневой области, из-за хронической перегрузки возникает перестройка подошвенного нерва, общего пальцевого. Он утолщается, в связи с этим рубцовая ткань его сдавливает, и возникает постоянная боль. Боль усиливается при ходьбе в узкой обуви, боль усиливается при вождении автомобиля. Вот при невриноме Мортона боль совершенно имеет характерную направленность. Пациентов прежде всего беспокоит боль жгучего характера, простреливающая в пальцы.
Боль настолько интенсивна, что они вынуждены снимать обувь и стоять, разминая стопы, без обуви. Или придя домой, использовать лед или холодную ванну для того, чтобы убрать боль. Боли в переднем отделе стопы могут быть также и при патологии пояснично-крестцового отдела позвоночника. Поэтому самостоятельно поставить себе диагноз зачастую становится сложно. Даже обратясь к врачу общей практики бывает очень сложно поставить правильный диагноз, и, соответственно, выбрать правильный метод лечения. Поэтому при возникновении боли в переднем отделе стопы конечно, лучше обратиться к специалисту по хирургии стопы.
В результате обследования что мы можем выявить и что мы применяем? Во-первых, при осмотре мы ставим: есть плоскостопие поперечное, нет поперечного плоскостопия, есть зоны патологических перегрузок, нет зон патологических перегрузок, и соответственно, можем направить на дополнительные методы обследования. Это, прежде всего, рентгенография в стандартных укладках и это ультразвуковое исследование мягких тканей стопы, что позволяет нам выявить какие-то патологические образования, невриномы, сухожильный ганглий и соответственно, выбрать правильный метод лечения.
Какие методы лечения мы применяем в различных ситуациях? Вкратце я расскажу о коррекции поперечного плоскостопия. Мы применяем, прежде всего, хирургические вмешательства, направленные на то, чтобы убрать из зоны перегрузки вот эти плюсневые кости. Это подвергается остеотомии в специальных вариантах, кости поднимаются кверху, это все срастается очень быстро и хроническая боль уходит. Невринома Мортона, о которой я говорил выше, ее можно лечить и консервативно и оперативно. В нашей клинике уже разработаны показания для оперативного вмешательства на основании результатов ультразвукового исследования. Если она достигает определенных размеров, мы ее просто удаляем. Операция занимает у нас не более 10 минут. Доступ минимальный до 2 см, под внутривенным наркозом удаляется невринома, и через 2-3 часа пациент самостоятельно может спокойно на своих ногах уйти домой. Через 2 недели, как правило, мы снимаем швы, и восстановительный период на этом заканчивается. Если невринома не достигла размеров определенных, которые нам дает ультразвуковое исследование, мы применяем консервативные методы лечения, включающие в себя подбор индивидуальных стелек, мы направляем их к специалистам, которые этим занимаются, можем выполнять лечебные блокады. То есть, 1-2 блокады могут снять все ваши проблемы, которые беспокоили в течение многих и многих месяцев. Поэтому хирургическое вмешательство мы применяем только по строгим показаниям.
Очень часто мы можем обойтись и просто такими методами, как подбор индивидуальной обуви, индивидуальных стелек, что приводит к уменьшению болевого синдрома или к полному его выздоровлению. Если не обращаться вовремя к специалисту, то мы с вами можем получить грозное осложнение поперечного плоскостопия как повреждение подошвенной пластины, развитие видимых деформаций. Деформации пальцев стопы. Многие видели или слышали, когда встречаются пациенты вот с такими искривлениями, так называемый молоткообразный палец, деформация стопы. Это следствие поперечного плоскостопия, вовремя недиагностированного и соответственно, вовремя не леченного. Поэтому еще раз хочу напомнить, что при любой боли в переднем отделе стопы, возникающей на фоне полного здоровья, или возникающей после перегрузки, лучше обратиться к специалисту. Вы потратите 30-40 минут своего времени, но зато будет возможность вовремя и правильно подобрать лечение.
Подъём стопы или ботинка
Подъём (instep) — это срединная часть стопы, которая примечательна характерной выпуклостью. Кроме того, подъёмом называют то место ботинка, которое призвано вмещать соответствующую часть стопы (на туфлях со шнурками это район шнуровки). Подъём может обычным, высоким и низким.
Как правило, людям со стопами с высоким подъёмом лучше всего подходят туфли с открытой шнуровкой (дерби); если же подъём у вашей стопы низкий, то лучше всего, вероятно, вам будут подходить туфли с закрытой шнуровкой (оксфорды). В самом выгодном положении, естественно, оказываются обладатели стоп с обычным (средним) подъёмом, однако на практике те, у кого подъём стопы высокий, зачастую могут отыскать подходящие оксфорды, а те, у кого подъём низкий — подходящие дерби. Преждевременные выводы делать точно не стоит, потому что колодки, на которых шьётся обувь, бывают очень разными даже у одного и того же производителя.
Среди туфель с пряжками наибольшей универсальностью в плане посадки могут похвастать дабл монки (double monk straps), у которых есть два ремешка с несколькими дырочками. Благодаря этой особенности многие (хотя и не все) люди могут добиться оптимальной посадки дабл монков на свои стопы. В случае с сингл монками (single monk straps) возможности по регулировке посадки скромнее, потому что ремешок только один.
Особого упоминания заслуживают монки single cutaway, которые по сути своей ближе к оксфордам, потому что берцы на них пришиты под союзкой, а не над ней (в отличие от дабл монков и большинства других сингл монков). Эта модель людям со стопами с высоким подъёмом подходит редко.
Можно ли улучшить посадку уже купленных туфель в области подъёма?
Да, можно. Туфли и ботинки растягивают специализированными и немного страшноватыми на вид колодками, но помогают они не всегда. Шансов на то, что помогут спреи-растяжители из супермаркета или обувного магазина, ещё меньше. Для получения оптимального результата стоит обратиться в обувную мастерскую и попросить специалистов растянуть туфли с помощью имеющихся у них средств. Растяжка кожаной обуви должна производиться: без нагрева, медленно (несколько дней) и после вынимания шнурков.
В хорошей обувной мастерской могут не только растянуть туфли, но и поставить в область подъёма дополнительные накладки из кожи, уменьшающие свободное пространство — это решение порой помогает тем мужчинам, стопы которых отличаются низким подъёмом.
На такой услуге лучше не экономить, потому что мастер должен быть опытным и умелым; нужно провести эту модификацию таким образом, чтобы туфли после её осуществления оказались комфортными.
Добавим, что вы и сами можете купить специальные накладки-подушечки в область подъёма (tongue pads), но не всегда они дают удовлетворительные результаты. Одним из лучших вариантов таких накладок на рынке являются изделия немецкой марки Pedag — в ряде случаев они эффективны и долговечны. Важный нюанс: перед приклеиванием tongue pads тщательно очистите поверхность язычка (например, с помощью увлажнённых салфеток и средства типа Saphir Reno’Mat).
Стоит сказать несколько слов и про особенности шнуровки. На оксфордах вы можете немного улучшить посадку в области подъёма стопы при помощи того или иного метода шнуровки. В тех случаях, когда вы хотите добиться как можно более плотной посадки в области подъёма, воспользуйтесь так называемым бостонским способом шнуровки (Boston two-step) или способом Shoe Shop; для достижения обратного результата попробуйте прямую шнуровку (bar lacing/ballroom lacing). Кроме того, можно поэкспериментировать со шнуровкой типа «Бабочка», которая позволяет осуществлять небольшую регулировку плотности посадки туфель в разных местах подъёма.
Под конец мы бы хотели обратить внимание на следующий важный нюанс. Зачастую мужчины со стопами с высоким подъёмом покупают обувь на размер (а то и на два!) больше, чем это реально нужно, так как туфли требующегося по длине размера в подъёме сильно жмут (либо вообще не налезают). Естественно, такое решение нельзя назвать удачным — скорее всего, обувь всё равно будет не слишком комфортной; кроме того, на ней могут образоваться некрасивые заломы, а мысы, в которых много свободного места, иногда начинают загибаться, что тоже выглядит, мягко говоря, не очень стильно. Таким образом, если подъём у вас высокий (или, напротив, низкий), при выборе обуви нужно проявлять как можно больше терпения и внимания. Экспериментируйте, примеряйте разные модели от разных марок, ищите те туфли, которые будут для вас оптимальными.